Puntos de vista
La hipertensión arterial: aunque no lo parezca, un problema complejo
Hypertension: Believe it or not, a Complex Problem
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-01-10 06:35:59
Aprobado: 2011-01-23 07:44:15
Correspondencia: Alfredo Darío Espinosa Brito. Hospital General Universitario “Dr. Gustavo Aldereguía Lima”, Cienfuegos espinosa@gal.sld.cu
RESUMEN
La hipertensión arterial constituye un reconocido problema de salud, tanto por su morbilidad, por la discapacidad que provoca, como por su repercusión en la mortalidad, especialmente cardiovascular. Sin embargo, enfrentar eficazmente su prevención y control, tanto en los individuos como en la población en general, no parece una tarea fácil, aún en nuestros días. Este trabajo tiene como objetivo presentar diferentes aspectos de la hipertensión arterial (concepto pasando por el diagnóstico, tratamiento y seguimiento) enfocando dicha entidad como un sistema complejo que abarca múltiples elementos relacionados con las enfermedades cardiovasculares.
Palabras clave: hipertensión; diagnóstico; terapéutica; enfermedades cardiovasculares
ABSTRACT
High blood pressure (hypertension) is recognized as a major health problem due both to its morbidity and the disability it causes and to its impact on mortality, especially cardiovascular mortality. However, effectively addressing its prevention and control, both in individuals and in the general population, does not seem to be an easy task, even these days. This paper aims to present different aspects of arterial hypertension (a concept through diagnosis, treatment and follow-up) focusing on this entity as a complex system including multiple elements related to cardiovascular disease.
Key words: hypertension; diagnosis; therapeutics; cardiovascular diseases
INTRODUCCIÓN
La hipertensión arterial (HTA) constituye un reconocido problema de salud, tanto por su morbilidad, por la discapacidad que provoca, como por su repercusión en la mortalidad, especialmente cardiovascular. ¿Quién lo duda hoy? Sin embargo, enfrentar eficazmente su prevención y control, tanto en los individuos como en la población, no parece una tarea fácil ni sencilla, aún en nuestros días.1-5
En este desafío hay retos teóricos, como, por ejemplo, determinar lo más exactamente posible quiénes son hipertensos y quiénes no en una comunidad, y así precisar la prevalencia lo más real que se pueda, en un momento dado.6 También están los aspectos prácticos, en la intención de producir un cambio favorable en relación con la HTA en las personas y comunidades, como son una serie de factores relacionados con su adecuada identificación in vivo y los conocimientos, las actitudes y, en fin, las conductas que deben promoverse o modificarse positivamente en los estilos y condiciones de vida en las personas y las comunidades en general.7
A continuación se exponen algunos de los aspectos que, en nuestra opinión, son los más polémicos.
La presión arterial normal
La presión arterial es una variable de distribución continua y, como prácticamente todas las variables fisiológicas, tiene una curva de distribución normal en la población. Es por ello, que realmente no existe una barrera definida entre la presión arterial “normal” y la presión arterial “alta”.8 Por tanto, los límites a partir de los cuales se ha considerado a una persona como hipertensa siempre han sido “artificiales”, en ocasiones ambiguos, y se han sustentado, sobre todo, en criterios de expertos.6,9-14 Estos criterios han estado generalmente basados en los niveles de riesgo cardiovascular y se han ido modificando a lo largo del tiempo, según los conocimientos, las evidencias y las opiniones predominantes, disponibles en cada momento y lugar; en otras palabras, una persona puede haber sido clasificada como hipertensa o no, incluso por el mismo médico, en dependencia de la época en que se ha atendido, de las condiciones y número de las tomas de la tensión arterial que se le han realizado, sin contar, entre otros factores, con los diferentes criterios que se adopten para definir la HTA en cada momento y lugar.
Definición de hipertensión arterial
Una definición sencilla sería: presión arterial por encima de los valores normales; pero esta, en la práctica clínica, sirve de poco, pues se trata de identificar una condición que es -al mismo tiempo-, un signo clínico, un síndrome, un factor de riesgo y una entidad nosológica (esta última, cuando es “primaria o esencial”, como se sabe, la más frecuente). Y volvemos al mismo asunto: ¿cuál es la cifra normal de presión arterial?
Para que se tenga una idea de la complejidad de este aspecto y el desacuerdo existente, en la 17ª Conferencia Internacional de la Liga Mundial de Lucha contra la Hipertensión celebrada en Montreal, Canadá, en una fecha no tan lejana como 1997, donde participaron expertos en representación de 27 Sociedades Científicas Nacionales de Hipertensión Arterial de otros tantos países, 14 seguían el criterio (más “sensible”, pero con mayores posibilidades de incluir un número elevado de falsos positivos) de los V, VI Y VII Informes del Joint National Committee (JNC) de hipertensión arterial en los Estados Unidos de América,11-13 publicados en la década de los 90, de fijar como “cifras límites” o barrera imaginaria, para considerar a un paciente con HTA, las cifras 140/90 mm Hg. Mientras, las otras 13 sociedades, empleaban las cifras 160/95 mm Hg (criterio más “específico”, pero con mayores posibilidades de incluir un número elevado de falsos negativos).15 Esta última “línea divisoria” primó universalmente en la segunda mitad de los años 70 y en los 80 y aún se acepta en algunos países. Por sólo un voto prevaleció el criterio de 140/90 en la mencionada reunión de expertos, pero el asunto no es de democracia, sino de conceptualización. En Cuba, en el primer Programa Nacional de Hipertensión Arterial (1975), se adoptaron las cifras de 160/95 mm Hg.16 En las Guías del Proyecto Global de Cienfuegos se aceptaron las cifras de 140/90 mm Hg17 y el Programa Nacional de Hipertensión Arterial de Cuba, adoptó a partir de 1998, prácticamente los criterios del JNC, con ligeras modificaciones.
Sin embargo, debemos estar preparados para evaluar flexible y adecuadamente los cambios de criterios que se han producido y que se pueden producir, tanto en las poblaciones como en los individuos, entre lo que hemos considerado como “normalidad” y “anormalidad” en relación a la presión arterial, pues esta es una barrera muy endeble y variable, y dependerá del nivel de evidencias que se tenga en un momento determinado. Estos aspectos son fundamentales al hacer comparaciones entre el número de hipertensos y las prevalencias de HTA, en diferentes épocas y territorios.
En la vida real y en la clínica, la HTA es una manifestación biológica de alteraciones dinámicas en la homeostasis vascular. No es, como a veces se piensa de manera simplista, el resultado mecánico y estático de la toma de distintas mediciones de presión arterial, con cifras por encima de las consideradas como “normales”. Se ha comprobado que las cifras de presión arterial pueden variar hasta 114 000 veces en 24 horas, cuando se han realizado monitoreos continuos de este parámetro. La estadística agrupa (para controlar) cosas, situaciones, pero no las comprende. Hay un proceso biológico con una temporalidad, progresión, estabilización, regresión, momentos en la dialéctica de ese proceso, que poco a poco se van conociendo. Así, dos personas con los mismos valores de presión arterial, tienen o pueden tener distintos procesos vasculares: uno más aterogénico que el otro. Hay una singularidad, una “personalidad de la HTA”. (Wajner A. Comunicación personal, 17 de septiembre de 2005).
En este sentido, los “casos” que se encuentran en los extremos de la curva de distribución normal (“campana de Gauss”) de los sujetos, según sus cifras “habituales” de TA, son muy fáciles de identificar, al igual que sucede con otros problemas de salud. Es decir, por una parte, los que siempre tienen “la presión baja” y los normotensos “consuetudinarios”, y por otra, los hipertensos graves, o severos, o en fase acelerada, o sencillamente con HTA “maligna”. Sin embargo, el diagnóstico y la clasificación de los que en un momento dado se identifican con “presión normal alta”, o como prehipertensos, o como hipertensos ‘ligeros”, constituyen el gran quebradero de cabeza para los médicos que los asisten, por las implicaciones éticas de “rotular” al paciente con un diagnóstico inadecuado –que se puede arrastrar “de por vida”- y por la necesidad o no de determinado régimen terapéutico que, en buena ley, se considera debe seguirse de manera permanente.
La prevalencia real de HTA
Desde la década de los años 70 del pasado siglo, se ha llamado la atención a través de diferentes estudios de corte transversal, desarrollados en la comunidad, sobre el elevado porcentaje (habitualmente alrededor del 50 %) de individuos que son hipertensos, pero que lo desconocen.1,2,5,7,14,17 Entonces se habla de la “brecha” que existe entre la prevalencia real y la que se obtiene por el registro de pacientes hipertensos, que en Cuba se enriquece con el concepto mucho más amplio de la dispensarización.18
También se insiste en la necesidad del pesquisaje activo de estos hipertensos que no saben que lo son,1,2,7,14,17 en las consecuencias negativas de este hecho, en las “debilidades” de la atención primaria de salud en detectar y controlar estos casos, etc. Con la intención de resolver esta problemática, se ha incentivado en nuestro país el propósito de obtener cifras de prevalencia de HTA más cercanas a la realidad, con metas superiores a 20 %.
Milton Terris ha enfatizado la necesidad de contar con metas para llevar a cabo los programas de salud pública. Pero nos parece que este indicador “crudo”, en el caso de la HTA tiene otro grupo de complejidades, que deben ser analizadas.
Así, el seguimiento de una metodología correcta y unas condiciones similares, con calidad en las tomas de TA, es imprescindible para hacer comparaciones.1,7,14,17 Esto exige un trabajo sistemático, el empleo de un personal acreditado en esta técnica y contar con equipos adecuadamente certificados; de lo contrario, las prevalencias pueden no ser confiables ni comparables.
Por otra parte, la metodología de los estudios epidemiológicos en la comunidad, generalmente incluye sólo dos tomas de TA durante una entrevista, con poco intervalo de tiempo entre ambas;1,9,10,17 lo que es válido y se corresponde con los propósitos de estas investigaciones. Pero, este resultado no es equiparable al diagnóstico clínico de la HTA por el médico de familia, que tiene en cuenta también otras situaciones, como el respaldo de una historia individual y familiar detallada, el conocimiento cabal del medio y la posibilidad de contar con un mayor número de tomas de TA, entre otras ventajas.1,17,19 Por tanto, pudiéramos afirmar que, en general, la prevalencia “clínica” puede ser diferente a la prevalencia “epidemiológica”.
Se ha calculado que aproximadamente el 25 % de los pacientes que reciben tratamiento como hipertensos en los Estados Unidos, realmente no lo son, especialmente entre los que mantienen cifras sólo discretamente por encima de las consideradas como “normales”. Entre otras causas de diagnósticos “falsos positivos” de HTA se han señalado: la hipertensión de “bata blanca”, la pseudohipertensión en ancianos, el uso de drogas con efectos hipertensivos, la obesidad y el empleo de esfigmomanómetros inadecuados.
Por otra parte, también hay que considerar un grupo de falsos negativos, en los que pueden influir el uso de drogas antihipertensivas con otros fines y la toma de TA en condiciones basales, entre las causas principales.20
Además de todas estas dificultades diagnósticas, se refiere que el síntoma más frecuente de la HTA es “sentirse bien”, especialmente en los hipertensos ligeros, o cuando todavía no se han producido lesiones en los “órganos diana”, lo que explica que se recomiende tomar la TA a todas las personas sanas o enfermas que soliciten asistencia médica, por cualquier motivo. El cuadro clínico detallado de la HTA se describe en los textos clásicos de clínica, pero hay que recordar que es polimorfo en sus manifestaciones y dependerá de la severidad de la enfermedad, la causa y la presencia de complicaciones renales, cardíacas y neurológicas, fundamentalmente. Cada hipertenso tiene su sintomatología. Muchos tienen HTA y permanecen totalmente ignorantes al respecto, hasta que en una exploración clínica manifiesten cifras elevadas de TA. Otras veces, el paciente debuta con una complicación grave, como un infarto agudo del miocardio o una enfermedad cerebrovascular.
Y es que no hay un marcador o un hecho clínico “certero” que pueda identificar fácilmente cuándo una persona es hipertensa y cuándo no. Las cifras altas de TA ayudan mucho, pero no lo son todo, no son el ansiado “patrón de oro”, entre otras cosas, debido a su variabilidad frente a situaciones cotidianas y extraordinarias en la vida de las personas. En ocasiones anteriores hemos llamado la atención sobre la situación que presenta un grupo no despreciable de individuos que unas veces tienen cifras de TA “altas” y otras “normales”.21 Aquí se incluyen los que, en diferentes épocas se han conocido como prehipertensos, lábiles, hiperreactivos, borderline (limítrofe), presión normal alta, entre otras denominaciones. Se ha planteado que ellos responden exageradamente, con elevación de sus cifras de TA por encima de las que se consideran como normales, de manera más o menos transitoria, frente a determinadas situaciones de la vida cotidiana (emociones, frío, ejercicio), respuesta que en los normotensos bien definidos, cuando logra documentarse, es mucho más discreta y fugaz. Este grupo de personas que están “saltando” con mucha frecuencia, hacia un lado y otro de la barrera imaginaria de los “límites de la normalidad”, es muy interesante, por haberse comprobado en ellos otros factores de riesgo similares a los encontrados en los hipertensos definidos; además, su número es grande y se pudieran desarrollar acciones preventivas y de promoción de salud, de gran utilidad y eficacia, encaminadas a su tratamiento.22
La aparición de HTA está asociada a variables como la edad, el sexo, el color de la piel y el lugar de residencia (urbano/rural), por lo que también debe considerarse que la desigual distribución de estas características (variables) en las distintas comunidades puede explicar, aún cuando la técnica de la medición de la TA y los criterios de HTA sean similares, la existencia de diferencias entre las prevalencias entre varias poblaciones que tengan proporciones disímiles de jóvenes/ancianos, hombres/mujeres, blancos/negros, residentes urbanos/residentes rurales, por poner sólo algunos ejemplos. Si se realizara un proceso de estandarización o ajuste de las prevalencias, por edad, sexo, color de la piel y lugar de residencia, tal como se ha hecho clásicamente con las tasas de mortalidad, las comparaciones entre las cifras que se obtengan entre las distintas comunidades, o en la misma comunidad a lo largo del tiempo, tendrían mayor valor.23 También puede ayudar en este proceso comparativo, el cálculo de las prevalencias específicas, por ejemplo, por grupos de edad.
Aunque en el caso de las enfermedades no transmisibles (ENT) la incidencia, o aparición de casos nuevos en el tiempo, tiene menor valor que la prevalencia, donde se incluyen todos los casos conocidos en un momento determinado, los estudios longitudinales para determinar la incidencia de HTA en una comunidad confrontan las mismas dificultades metodológicas ya comentadas a propósito de aquellos estudios. Sin embargo, son de gran ayuda para la mejor comprensión de los factores de riesgo involucrados en la aparición de la HTA en una población dada, que no necesariamente tienen que ser los mismos en todos los lugares y épocas, así como para su posterior prevención.21
Pronóstico
En el caso de los hipertensos, la estratificación del riesgo se basa en las cifras mantenidas de TA, pero también en la asociación con otros factores de riesgo cardiovasculares.1,7,14,15, 17,24 Aquí son importantes un grupo de ellos modificables, como el tabaquismo y las dislipidemias, así como otros, no vulnerables, pero no menos importantes, como la edad y los antecedentes familiares. Se sabe que el riesgo de accidentes vasculares encefálicos y de otras enfermedades cardiovasculares ligadas a la presión arterial aumenta de forma continua con las cifras de TA y que no existe un nivel de seguridad por debajo del cual desaparezca el riesgo. Aunque algunos han planteado la existencia de un aumento del riesgo de muerte coronaria cuando la TA diastólica se reduce más allá de un nivel crítico, lo que se ha denominado “curva J” de la mortalidad coronaria.25
Sin embargo, si bien las cifras por sí mismas tienen su valor pronóstico (en lo que se ha insistido en las últimas clasificaciones con mayor peso), asistimos también en la HTA a lo que hemos denominado “paradoja del riesgo relativo y el riesgo atribuible”.26,27 ¿Qué quiere decir esto? Que aunque es cierto que el riesgo relativo de morbilidad y mortalidad cardiovascular de los hipertensos moderados (160-179/100-109), graves (180-209/110-119) y muy graves ( 210/ 120), es cada vez mayor, al compararlos con los hipertensos ligeros y los de presión normal alta, hay que resaltar que el riesgo atribuible de estos últimos es elevado, debido a que el mayor porcentaje de hipertensos en la población cae dentro de estas categorías y, por tanto, son los que más casos aportan. Es una situación similar a la siguiente: las mujeres mayores de 40 años tienen más riesgo de parir un hijo con Síndrome de Down en relación con las de menor edad, sin embargo, al ser estas últimas, las que más se embarazan y paren, la mayor cantidad de niños que nacen con este síndrome provienen de madres jóvenes y no de añosas, como pudiera suponerse.
Esta paradoja es muy importante al hacer prevención y control de la HTA, con un grupo de consecuencias éticas y prácticas ¿A quién dedicar mayores esfuerzos y recursos en relación con este problema? ¿A un grupo pequeño de hipertensos graves y muy graves, o a un número grande de hipertensos ligeros?
Una pregunta que con frecuencia hacen los pacientes es: ¿Voy a ser hipertenso para siempre? La respuesta, como en casi todas las ENT, es sí en la mayoría de los casos.
Además de las causas “curables” de HTA secundarias, hay factores asociados a los niveles elevados de TA que si se controlan, pueden provocar una “normalización” de las cifras de TA. Tal es el caso de la obesidad. De todas formas, todo paciente que ha mantenido cifras altas de TA durante un tiempo, aunque en la actualidad tenga cifras normales, debe ser considerado de alto riesgo de presentar HTA.
La adherencia al tratamiento y el control de la HTA
El tratamiento de la HTA es uno de los problemas clínicos más comunes con que están responsabilizados los médicos. Sin embargo, se calcula que sólo 1 de cada 4 pacientes hipertensos conocidos tienen su TA bien controlada.1,7,16,20,28 Macías, para subrayar la importancia de un diagnóstico precoz de HTA, plantea que aquí se cumple la regla del 50 %, lo que quiere decir que sólo el 50 % de los hipertensos de una comunidad conocen que lo son, de estos aproximadamente el 50 % tiene tratamiento adecuado y de estos últimos, sólo el 50 % están “controlados” (12,5% del total de hipertensos reales).16
Como evidencia de que esto no necesariamente tiene que ser así, en una muestra representativa de 1667 personas, entre 15 y 74 años, de la ciudad de Cienfuegos, en los años 2001 y 2002, se encontró que del total de hipertensos, el 78 % conocían que lo eran, el 61 % estaban bajo tratamiento, y en el 40 % (29 % los hombres y 49 % las mujeres) sus cifras de TA eran < 140/90 mm Hg. Entre los que recibían tratamiento, el 62 % estaba por debajo de las cifras de 140/90 mm Hg.3 En esta ciudad se han desarrollado un conjunto de acciones en la prevención, diagnóstico precoz y control de la hipertensión arterial, como parte del Proyecto Global de Cienfuegos desde 198929 y luego del Proyecto CARMEN, a partir de 1999.2
Los médicos clínicos pueden comprobar en su práctica diaria, que este tipo de enfermos crónicos, que, como hemos comentado, generalmente se sienten bien –y a veces mal con los efectos secundarios o molestos del tratamiento-, con frecuencia abandonan la terapéutica indicada tanto farmacológica como no farmacológica o, en el mejor de los casos, la van reduciendo o modificando, según multitud de influencias que nada tienen que ver con las pautas iniciales recomendadas por los facultativos que los asisten.5,30-32
En cuanto a las cifras de TA para considerar a un paciente hipertenso controlado, también hay varios criterios, desde los que aceptan valores 140/90 –criterio que preferimos-, hasta 160/100.1,7,14,24
La HTA como condición trazadora
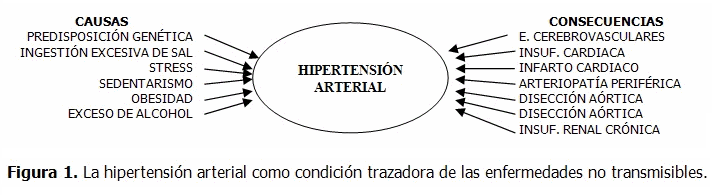
Cada vez se aboga más porque la HTA se reconocida como “condición trazadora” en el abordaje del problema creciente de las ENT y sus factores de riesgo (FR),33,34 pues ella constituye una “encrucijada”, donde convergen, por una parte, una serie de FR que son comunes a otras ENT -que también pueden impactarse a través de programas para la prevención y el control de la HTA-, así como constituir un “modelo” de organización y utilización de los servicios de salud.35 (Figura 1)
Algunas razones para considerar a la HTA como "condición trazadora" de las ECNT son las siguientes:33,34
- Impacto funcional. Esta enfermedad provoca un trastorno funcional severo, que puede modificarse si es tratada adecuadamente. Refleja adecuadamente la actividad de los profesionales de la salud.
- Diagnóstico. Sus criterios diagnósticos están normados y muy bien definidos.
- Prevalencia alta. Permite la recolección de datos de una muestra limitada de la población.
- Historia natural de la enfermedad. Varía con la utilización y la efectividad del tratamiento.
- Técnicas de manejo médico. Adecuadamente establecidas.
- Población en riesgo. Fácil de identificar.
La HTA puede considerarse como una encrucijada, un "nudo", un paso entre diversos FR como "vías de entrada" (ingestión excesiva de sal y de alcohol, sobrepeso, sedentarismo, factores genéticos, entre los más importantes) y un grupo de consecuencias, como "vías de salida", que se expresan en diferentes condiciones y entidades nosológicas en cuyas causas está fuertemente involucrada (hipertrofia ventricular izquierda, insuficiencia cardíaca, ateroesclerosis, enfermedades cerebrovasculares, insuficiencia renal crónica, aneurisma disecante de la aorta, entre las más connotadas).
Por tanto, fortaleciendo los conceptos y prácticas relacionadas con la prevención y el control de la HTA, sería posible propiciar el manejo operacional unificado y, tal vez, simplificado, de un conjunto de modos de actuación, evitar duplicidades, eliminar compartimientos estancos entre servicios y niveles de atención y, en definitiva, utilizar más racional y eficientemente los recursos que en cada momento se encuentren disponibles.35
CONCLUSIONES
La educación continuada de los profesionales de la salud en todos estos aspectos relacionados con la HTA, así como la educación y la responsabilidad de las personas y las familias en su autocuidado, constituyen hoy en día verdaderos desafíos para el cambio que deseamos. Se requiere inteligencia y conocimientos, pero, sobre todo, de voluntad, decisión y sistematicidad para reducir la brecha entre lo que hoy somos y tenemos y lo que pudiéramos ser y tener.
REFERENCIAS BIBLIOGRÁFICAS
- Ordúñez PO, La Rosa Y, Espinosa A, Álvarez F. Hipertensión arterial: Recomendaciones básicas para la prevención, detección, evaluación y tratamiento. Rev Finlay. 2005;10:7-26 [Buscar en Google Scholar]
- Ordúñez-García P, Espinosa-Brito A, Cooper R. Community-Based Hypertension Prevention and Control: Lessons learned from CARMEN initiative in Cienfuego, Cuba [Monografía en Internet]. Brookline: ProCor; 2005 [citado 15 Ene 2010]. Disponible en: http://www.procor.org/community/community_show.htm?doc_id=699329 [Buscar en Google Scholar]
- Ordúnez-García PO, Bernal-Muñoz JL, Peraza D, Espinosa-Brito A. Silva LC, Cooper RS. Success in control of hypertension in low-resource setting: the Cuban experience. J Hypertension. 2006;24:845-9 [Buscar en Google Scholar]
- Espinosa Brito A. La promoción de la salud y la prevención en las enfermedades crónicas no transmisibles. Revista de la Sociedad Cruceña de Medicina Interna. 2007;3(1):15-26 [Buscar en Google Scholar]
- Ordúñez P, Barceló A, Bernal JL, Espinosa A, Silva LC, Cooper RS. Risk factors associated with uncontrolled hypertension: Findings from the base line CARMEN survey in Cienfuegos, Cuba. J Hypertension. 2008;26:663-71 [Buscar en Google Scholar]
- Espinosa A. Los criterios diagnósticos en la práctica clínica. Rev Cub Med. 2009;48(3):125-34 [Buscar en Google Scholar]
- Ministerio de Salud Pública. Programa Nacional de Prevención, Diagnóstico, Evaluación y Control de la Hipertensión Arterial. Ciudad de La Habana: Ministerio de Salud Pública; 1998 [Buscar en Google Scholar]
- Pickering GH . Hypertension, Arterioesclerosis and related subjects. En: Foley W. Adavances in Management of Cardiovascular Disease. Chicago: Year Book Medical Publisher; 1980: p. 305-11 [Buscar en Google Scholar]
- Organización Mundial de la Salud. Hipertensión arterial: Informe de un Comité de Expertos de la OMS. Serie de Informes Técnicos, 628. Ginebra: Organización Mundial de la Salud; 1978: p. 7-31 [Buscar en Google Scholar]
- Organización Mundial de la Salud. Prevención primaria de la hipertensión esencial: Informe de un Grupo Científico de la OMS. Serie de Informes Técnicos, 686. Ginebra: Organización Mundial de la Salud; 1983: p. 5-46 [Buscar en Google Scholar]
- Organización Mundial de la Salud. Investigaciones sobre la tensión arterial en los niños: Informe de un Grupo de Estudio de la OMS. Serie de Informes Técnicos, 715. Ginebra: Organización Mundial de la Salud; 1985: p. 5-38 [Buscar en Google Scholar]
- Joint National Committee on Detection, Evaluation and Treatment of High Blood Pressure. Fifth Report of the Joint National Committee on Detection, Evaluation and Treatment of High Blood Pressure. Arch Intern Med. 1993;153:154-83 [Buscar en Google Scholar]
- Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JNV VI). NIH Publication No. 98-4080. Bethesda: National Institutes of Health; 1997 [Buscar en Google Scholar]
- US Department of Health and Human Services. The Seven Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure.NIH Publication 13-5233. 2003 [Buscar en Google Scholar]
- Padwal R, Straus SE, McAlister FA. Cardiovascular risk factors and their effects on the decision to treat hypertension: evidence based review. BMJ. 2001;322:977-80 [Buscar en Google Scholar]
- Macías I. Modelo experimental de un programa de salud nacional para la atención integral del paciente con hipertensión arterial. Rev Cubana Med. 1975;17(1):7-64 [Buscar en Google Scholar]
- Espinosa A, Padrón LM, Ordúñez PO, Alvarez O, González E, Pino R, et al. Guías y procedimientos para la prevención y atención médica de marcadores de riesgo y enfermedades crónicas no transmisibles. Rev Finlay. 1994;8(1):19-32 [Buscar en Google Scholar]
- Alvarez R, Díaz G. La Medicina General Integral en Cuba. En Alvarez R. Temas de Medicina General Integral. Vol I. La Habana : Ed. Ciencias Médicas; 2001: p. 22-8 [Buscar en Google Scholar]
- Castañer JF, Céspedes LA. Hipertensión arterial. En Álvarez R. Temas de Medicina General Integral. Vol II. La Habana : Ed. Ciencias Médicas; 2001: p. 517-36 [Buscar en Google Scholar]
- Rudd P. Compliance issues in the management of Hypertension. En: En: Leenen FHH. Patient Compliance and the Long-Term Management of Hypertension. Quebec: STA Communications Inc; 1996: p. 7-20 [Buscar en Google Scholar]
- Alvarez R, Díaz G. La Medicina General Integral en Cuba. En: Alvarez R. Temas de Medicina General Integral. Vol I. La Habana: Ed. Ciencias Médicas; 2001: p. 22-8 [Buscar en Google Scholar]
- Benet M, Apolinaire JJ. Hiperreactividad cardiovascular en pacientes con historia familiar de hipertensión arterial. Med Clin (Barc). 2004;123:726-30 [Buscar en Google Scholar]
- Espinosa A, Diez E, González E, Santos M, Romero AJ, Rivero H et al. Mortalidad del adulto. Principales características en tres provincias cubanas. Años 1981-1982. Cienfuegos: Instituto Superior Técnico; 1989: p. 22-6 [Buscar en Google Scholar]
- Pignone M, Mulrow CD. Using cardiovascular risk profiles to individualise hypertensive treatment. BMJ. 2001;322:1164-6 [Buscar en Google Scholar]
- Fletcher AE, Burkitt CJ. How far should blood pressure be lowered?. N Engl J Med. 1992;326:251-4 [Buscar en Google Scholar]
- Fletcher RH, Fletcher SW, Wagner EH. Epidemiología clínica. Barcelona: Ed. Consulta SA; 1989 [Buscar en Google Scholar]
- Jenicek M. Epidemiología. La lógica de la medicina moderna. Barcelona : Masson; 1996 [Buscar en Google Scholar]
- Irvine J, Ritvo P. Optimizing patient adherence in the treatment of cardiovascular disease. En:Leenen FHH. Patient Compliance and the Long-Term Management of Hypertension. Quebec: STA Communications Inc; 1996: p. 24-44 [Buscar en Google Scholar]
- Espinosa A, Ordúñez P, Peña F. El Proyecto Global de Cienfuegos. Una estrategia local de intervención comunitaria. Rev Cub Med Gen Integral. 1993;9:258-64 [Buscar en Google Scholar]
- Cheng JWM, Kalis MM, Feifer S. Patient-Reported Adherence to Guidelines of the Sixth Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Pharmacotherapy. 2001;21(7):828-41 [Buscar en Google Scholar]
- Hyman DJ, Pavlik VN. Characteristics of Patients with Uncontrolled Hypertension in the United States. N Eng J Med. 2001;345:479-86 [Buscar en Google Scholar]
- Martín L, Sairo M, Bayarre H. Frecuencia de cumplimiento del tratamiento médico en pacientes hipertensos. Rev Cub Med Gen Integral [Revista en Internet]. 2003 [citado 14 Feb 2010];19(2):[aprox. 7p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252003000200009&lng=es&nrm=iso&tlng=es [Buscar en Google Scholar]
- Kessner M, Singer C. Assessing health quality. The cases for tracers. N Engl J Med. 1973;288(4):189-94 [Buscar en Google Scholar]
- Espinosa AD, Ordúñez PO, Álvarez FC, Vázquez LE, Armas Y, et al. El Proyecto Global de Cienfuegos. Diez años después. Rev Fed Arg Card. 2000;29:524-6 [Buscar en Google Scholar]
- Ordúñez PO, Espinosa AD, Alvarez OM, Apolinaire JJ, Silva LC. Marcadores múltiples de riesgo para enfermedades crónicas no transmisibles. Medición inicial del Proyecto Global de Cienfuegos. 1991-1192. Ciudad de La Habana : Instituto Superior de Ciencias Médicas; 1993: p. 89 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129