Artículos originales
La hiperreactividad cardiovascular: un nuevo factor asociado al síndrome metabólico
CARDIOVASCULAR HYPERACTIVITY: A NEW METABOLIC SYNDROME-RELATED ISSUE
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-01-25 08:04:16
Aprobado: 2011-01-25 08:11:11
Correspondencia: Mikhail Benet Rodríguez. Universidad de las Ciencias Médicas de Cienfuegos mikhail@infomed.sld.cu
RESUMEN
Fundamento: La hiperreactividad cardiovascular se ha asociado a diferentes factores de riesgo, sin embargo no está claro cómo se asocia al síndrome metabólico.
Objetivo: Determinar la asociación entre hiperreactividad cardiovascular y los componentes del síndrome metabólico.
Método: Se realizó un estudio descriptivo correlacional con una muestra de 109 personas de ambos sexos extraídas del universo laboral de la Facultad de Ciencias Médicas de Cienfuegos. Las variables estudiadas fueron: hiperreactividad cardiovascular, hipertensión arterial, índice de masa corporal, colesterol HDL, triglicéridos, glucemia en ayuna, cintura abdominal y síndrome metabólico. Los resultados se presentan en número y porcentaje y se aplica la razón de prevalencia para determinar la asociación entre las variables.
Resultados: el 27,55 % eran hiperreactivos cardiovasculares; el 30,6 % de las personas tenían hipertensión arterial; el riesgo de hiperreactividad entre los sobrepesos fue de 3,75 (1,8;7,7), y entre los que tenían triglicéridos por encima de los valores normales de 1,9 (1,1;3,2); el 22 % de los hiperreactivos cardiovasculares presentó síndrome metabólico.
Conclusiones: Según los resultados de este estudio la hiperreactividad cardiovascular está asociada a los factores que forman parte del síndrome metabólico y al propio síndrome.
Palabras clave: síndrome X metabólico; prevalencia; factores de riesgo
ABSTRACT
Background: cardiovascular hyperactivity has been related to different risk factors. However, it is not clear how it does associate to metabolic syndrome.
Objective: To determine the association between cardiovascular hyperactivity and the components of the metabolic syndrome.
Method: A correlacional, descriptive study was conducted. The sample was conformed of 109 individuals both, males and females, taken from the universe of workers of the University of Medical Sciences of Cienfuegos. The variables studied were: cardiovascular hyperactivity, arterial hypertension, weight, HDL cholesterol, triglycerides, fasting glucose blood test, abdominal waist and metabolic syndrome. Results are presented in numbers and percentages and prevalence ratio is applied to determine the associations among different variables.
Results: 27,55 % of studied individuals were cardiovascular hyperactive; 30,6 % suffered from arterial hypertension; hyperactivity risk in overweighs was of 3,75 (1,8;7,7), and in those with high triglycerides it was of 1,9 (1,1;3,2). Finally, 22 % of cardiovascular hyperactives presented metabolic syndrome.
Conclusions: As a result of this study, cardiovascular hyperactivity is associated to the components of the metabolic syndrome and to the syndrome as such.
Key words:
INTRODUCCIÓN
Estudios realizados en las últimas décadas, sobre todo en los últimos 10 años, han mostrado que las enfermedades crónicas no transmisibles (ECNT) no son simples entidades independientes, sino que se desarrollan como un grupo complejo de problemas de salud causados por la combinación de factores genéticos y de un inadecuado estilo de vida, especialmente en los individuos que están genéticamente predispuestos a padecerlas.1,2
Esta compleja relación o asociación de entidades nosológicas, multiplica el riesgo de tener una cardiopatía, un accidente vascular o una enfermedad renal crónica, y ha sido denominada síndrome metabólico (SM), en el cual pueden confluir varias afecciones, siendo las más frecuentes: hipertensión arterial (HTA); hiperlipidemia, tolerancia alterada a la glucosa (TAG) o diabetes mellitus (DM), hiperuricemia y obesidad.3,4
Muchos resultados y estudios coinciden en afirmar que este complejo problema tiene como fondo común una resistencia a la insulina, y a pesar de que no siempre está asociado a personas obesas, también la obesidad es una condición de base, sobre todo, la concentración de lípidos visceral es un factor muy importante.3-6
Otros aspectos también se han asociados tanto a la obesidad como a otros componentes del síndrome y, entre ellos, uno de los más importante es la sobre actividad del sistema nervioso simpático (SNS).7 Se ha podido observar que las personas con una actividad exagerada de este sistema tienen más riesgo de HTA, obesidad, hipertrigliceridemia, y resistencia a la insulina entre otros aspectos.7,8
Por otro lado, existen estudios que evidencian que la hiperreactividad cardiovascular (HRC), como incremento de la presión arterial y de la frecuencia cardiaca secundaria a la actividad física o mental, depende en gran medida de una respuesta del SNS y se asocia significativamente con muchos factores de riesgo de las ECNT.9,10
Sin embargo, poco se conoce sobre la relación de la HRC con el síndrome metabólico, así como con sus componentes. En ese sentido, este estudio pretende determinar la asociación entre HRC y los componentes del síndrome metabólico.
MÉTODOS
Se realizó un estudio descriptivo correlacional con una muestra de 98 personas de ambos sexos, seleccionadas al azar de un universo de 510 trabajadores de la Universidad de Ciencias Médicas de Cienfuegos, que cumplían los siguiente criterios: trabajadores permanentes del Centro, estado psíquico que le permitiera responder a las preguntas de la encuesta, voluntariedad de participación expresada oralmente y por escrito. Se excluyeron las embarazadas.
Todas las personas fueron citadas al Consultorio Médico de Familia situado en la misma institución. Durante la visita al consultorio, se llenó un formulario que incluyó las siguientes variables: edad, sexo, color de la piel, talla, peso, índice de masa corporal (IMC) y circunferencia de cintura abdominal. Además, a todos los individuos se le indicó análisis de colesterol total, HDL-colesterol, triglicéridos y glucemia en ayuna. Las mediciones de estas últimas variables se cuantificaron en el laboratorio clínico del Hospital General Universitario “Dr. Gustavo Aldereguía Lima”, mediante el método fotométrico, en un equipo automático de mediciones marca Hitachi serie 902. Todos los reactivos y controles utilizados fueron procedentes de la misma firma del analizador (Roche). El instrumento cumplió con los requisitos de protección y eficacia extendidos en la directiva IVD 98/79/EC y publicados por laboratorios Underwriters Inc. (UL) de Canadá y Estados Unidos, al igual que con las normas de control europeas e internacionales.
Durante la visita al consultorio y en la medida que las personas fueron tomando confianza con el estudio se les realizó la toma de la tensión arterial (TA) y la prueba del peso sostenido (PPS) para medir el grado de hiperreactividad cardiovascular (HRC).
Para la toma de la TA se tuvieron en cuenta las siguientes precauciones: Se usó un esfigmomanómetro aneroide marca SMIC previamente calibrado en la oficina de normalización de la provincia de Cienfuegos, la cual emitió certificado de verificación correspondiente.
Se tuvieron en cuenta las condiciones y criterios siguientes: 1) las personas estuvieron cómodamente sentadas por un mínimo de 5 minutos antes de realizar la medición de la TA; 2) el brazo en el que se realizó la determinación fue el derecho y se situó a la altura del corazón; 3) los individuos no fumaron, no tomaron café, no ingirieron bebidas alcohólicas, ni realizaron ejercicios físicos durante 30 minutos previos a la toma de la TA; 4) la habitación era agradable y sin ruidos ambientales; 5) el manguito de goma del esfigmomanómetro cubría por lo menos los dos tercios del brazo, el cual estaba desnudo; 6) se infló el manguito, se palpó la arteria radial, y se siguió insuflando hasta 20 ó 30 mmHg por encima de la desaparición del pulso; 7) se colocó el diafragma del estetoscopio sobre la arteria braquial en la fosa antecubital y se desinfló el manguito a una velocidad de 3 mmHg ó lentamente; 8) se tomó la quinta fase de los ruidos de Korotkoff como medida de la TA diastólica; 9) se realizaron tres medidas en cada visita y posteriormente se promediaron los valores; 10) los hipertensos con tratamiento sistemático, suspendieron los medicamentos 3 días antes de la realización de la prueba; 11) siempre se tomó la TA en el horario de la mañana.
La HRC se evaluó mediante la PPS11 que basa su desarrollo en introducir al método clásico de la medición de la TA, la condición de que los individuos realicen, en posición de sentado, un ejercicio físico isométrico, que consiste en mantener un peso de 500 gramos en la mano izquierda con el brazo del mismo lado extendido en ángulo recto al cuerpo durante 2 minutos. La TA se toma en el brazo contrario antes del inicio del ejercicio (primera toma de la TA), y se vuelve a tomar transcurrido un minuto y 50 segundos (segunda toma de la TA). Finalizada la segunda toma de TA, concluye la prueba. El brazo con el peso debe estar extendido todo el tiempo de la prueba, las personas solamente bajarán el brazo después de la segunda toma de la TA. Mientras se realizaron las tomas de TA, fue aplicado el formulario de datos preparado expresamente para lograr la confianza del paciente, evitar en lo posible el sesgo de la HTA de “bata blanca” y enmascarar las respuestas al cuestionario al no conocer, el operador, si se trata de un hiper o normorreactivo.
Además de la presión arterial y la reactividad cardiovascular, fueron medidas otras variables. La edad se organizó en 4 grupos: menos de 30 años, 30 - 39 años, 40 - 49 años y 50 - 59 años. Es importante señalar que en el último grupo se incluyeron 4 personas que tenían entre 60 y 65 años, pero por quedar un grupo tan pequeño y además porque al analizar se valoró que no influían en los resultados del estudio se consideró introducirlas en el grupo de edad 50- 59 años. El IMC se determinó mediante la relación peso en Kg /talla en m2; para su análisis se recodificó a una variable dicotómica tomando como punto de corte 25 kg/m2. La medición de circunferencia de cintura abdominal se realizó mediante el siguiente procedimiento: el sujeto de pie en posición de atención antropométrica, la cinta se pasa alrededor del tronco en el nivel del onfalio, manteniendo la horizontalidad. La presión ejercida fue leve para evitar la compresión de los tejidos. El técnico estuvo colocado frente al sujeto en todo momento.
Para determinar que un individuo tenía el SM se utilizó el criterio del National Cholesterol Education Program (NCEP) en el Adult Treatment Panel III (ATP III), que define este estado si una persona tiene la presencia de tres o más de los criterios enunciados a continuación:12
- Obesidad abdominal (circunferencia abdominal mayor de 102 cm en los hombres y 88 cm en las mujeres).
- Hipertrigliceridemia igual o mayor a 150 mg/dl o (1,69 mm/l)
- HDL-colesterol menor de 40 mg/dl (104mmol/l) en los hombres y menos de 50 mg/dl (1,29 mmol/l) en las mujeres.
- Presión arterial mayor o igual a 130/85 mmHg.
- Glucemia basal en ayunas mayor o igual a 110 mg/dl (6,1 mmol/l).
Se consideró un individuo hipertenso, si en la entrevista refirió ser hipertenso, o si el promedio de los valores de presión arterial en reposo de las dos últimas mediciones, de las tres que fueron realizadas, fue igual o superior a 90 mmHg para la presión diastólica, o de 140 mmHg para la presión sistólica.
Por otro lado, se consideró a un individuo con HRC cuando, siendo este normotenso, presentó valores de presión arterial iguales o superiores a 90 y/o 140 mmHg de presión diastólica y sistólica, durante la aplicación de la PPS.
Los datos fueron procesados en programa estadístico SPSS 11, y presentados en tablas y figuras mediante números y porcentajes. Se utilizó la prueba estadística Chi cuadrado de Pearson, así como las medidas de fuerza de asociación razón de prevalencia (RP) con su intervalo de confianza del 95 %. El nivel de significación estadística fijado para aceptar o rechazar la hipótesis nula fue del 95 %.
RESULTADOS
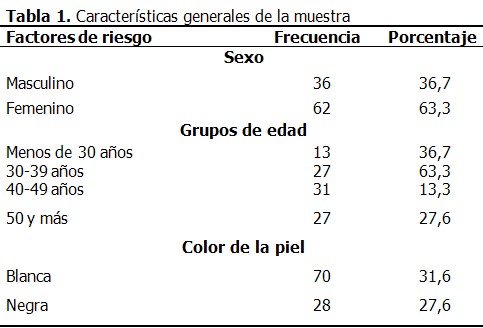
La edad promedio de la población estudiada fue de 41,6 (DS 10,9) años, predominó el grupo de edad 30-39 años, el sexo femenino y el color de la piel blanco. (Tabla 1)
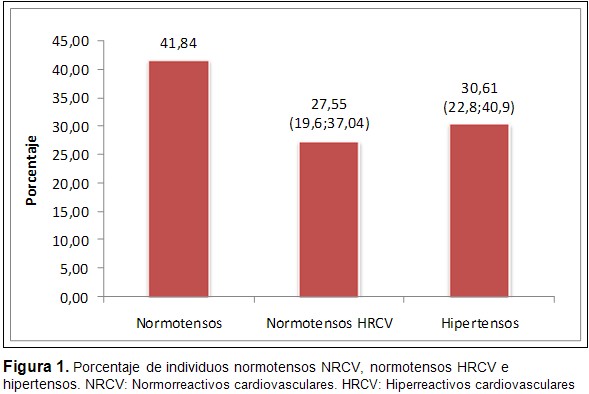
La prevalencia HRC fue de 27,5 % (IC 95 % 19,6; 37,04), mientras que la de HTA fue ligeramente superior: 30,61 % (IC 95 % 22,8; 40,9). (Figura 1)
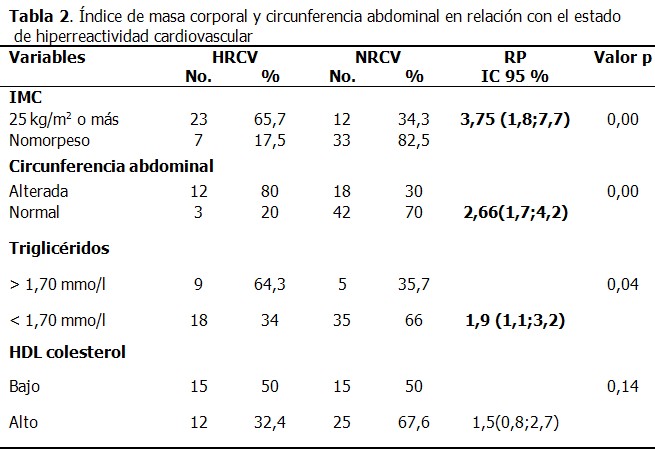
El 65,7 % de las personas con IMC igual o superior a 25 kg/m2 eran hiperreactivos cardiovasculares, situación que se hace más evidente cuando se relaciona el estado de hiperreactividad con la circunferencia abdominal de los pacientes. Se puede observar que el 80 % de los individuos que tenían una circunferencia abdominal considerada como alterada, superior a 102 cm en los hombres y 88 cm en las mujeres, son HRCV. En ambos casos, y también con los triglicéridos, existe una relación significativa con el estado de HRC (Tabla 2), por último, todas las personas normotensas hiper o normorreactivas mostraron valores de glucemia inferior a 6,1 mmol/l.
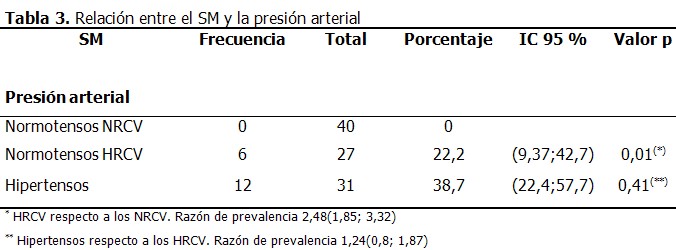
Ninguno de los individuos normotensos normorreactivos cardiovasculares (NRCV), padecían de SM, en cambio, el 22,2 % de los normotensos hiperreactivos cardiovasculares (HRCV) si tenían este síndrome, tabla 3. El SM fue más frecuente en las personas con HTA establecida. (Tabla 3)
DISCUSIÓN
El resultado más importante de este estudio es que demuestra que existe una asociación significativa entre el síndrome metabólico (SM) y la hiperreactividad cardiovascular (HRC) considerada esta, como ya se mencionó, como la elevación de la presión arterial por encima de 140 y/o 90 mmHg, después de la aplicación de la prueba del peso sostenido (PPS), en los individuos normotensos.
El estudio también demuestra que en esa población existen altos porcentajes de hipertensos, de hiperlipidémicos e hiperglicémicos. Estos resultados son similares e incluso exponen cifras superiores a las referidas en otros estudios nacionales e internacionales.13-15
La alta frecuencia de obesos puede explicar perfectamente este cuadro epidemiológico en la población estudiada. Se evidenció que el porcentaje de obesos, dislipidémicos e hiperglicémicos fue significativamente superior en los individuos hiperreactivos cardiovasculares (HRCV) respecto a los normorreactivos cardiovasculares (NRCV). Estudios anteriores han demostrado que la hiperreactividad cardiovascular se relaciona con un grupo importante de factores de riesgo cardiovascular (FRCV) y que el riesgo de HTA, entre los HRCV es mucho mayor que en los NRCV.9, 10
Desde el punto de vista de la plausibilidad biológica esta relación pudiera explicarse teniendo en cuenta el papel del sistema nervioso simpático (SNS) en el desarrollo de HRC, HTA y resistencia a la insulina (RI) entre otros factores. Está bien documentado que la HRC se debe en gran medida a un incremento de la hiperactividad de SNS, y que esta última está relacionada, al menos en parte, con el incremento de los marcadores biológicos de síndrome metabólico, la obesidad y la resistencia a la insulina.16-19
Este planteamiento se refuerza a partir de un estudio encaminado a comprender cómo la hiperactividad simpática precede tanto a la resistencia a la insulina como a la HTA.20
Los mecanismos que relacionan la hiperactividad del SNS, la resistencia a la insulina, la obesidad y la disfunción endotelial son muy complejos. En la actualidad la mayoría de las evidencias apoyan el papel del sistema nervioso autónomo (SNA) en la etiología de la HTA. La hiperactividad simpática unida a la hipoactividad parasimpática son factores muy importantes no solo en la génesis, sino en el mantenimiento de la HTA. En ese sentido, existen muchos datos que relacionan el papel del SNS en la regulación de la homeostasis cardiovascular y en su interrelación con la obesidad, la resistencia a la insulina, la disfunción endotelial y la liberación de mediadores inflamatorios del tipo de la interleuquina 6 (IL6) o el factor de necrosis tumoral alfa.21,22
En estos resultados también se ha podido observar que la HRC en los individuos normotensos, la cual se puede considerar como un estado prehipertensivo, está asociada con los altos niveles de triglicéridos y con la obesidad, pero no así con los niveles de glucosa superiores a 6,1 mmol/l. Esto pudiera ser interpretado, teniendo en cuenta que ninguna de las personas normotensas estudiadas era diabética, de la siguiente manera: los individuos obesos, aún sin ser hipertensos ni diabéticos, tienen factores de riesgo que pudieran ser explicados por la hiperactividad del SNS y la compleja relación que forma este con la resistencia a la insulina, lo que trae con el tiempo un incremento de la presión arterial sostenida y diabetes mellitus.
Teniendo en cuenta los resultados de este estudio y las evidencias de otros trabajos, se puede postular la hipótesis de que los individuos HRCV desarrollan un incremento de la actividad simpática y una mayor vasoconstricción arterial periférica, con respecto a los individuos NRCV, la cual se expresa por el incremento de la presión arterial, en condiciones de un estímulo físico o mental. Estos procesos, junto a otros donde interviene el SNS simpático, favorecen la resistencia a la insulina, la disfunción endotelial, la obesidad (sobre todo la central), la hiperlipidemia, así como la liberación de mediadores inflamatorios, los cuales interactúan unos con otros en este complejo proceso. Con el tiempo, estos individuos tienen más riesgo de desarrollar HTA establecida, como ya se ha demostrado en algunos estudios.23,24
La HRC suele ser mucho más frecuente en las personas con historia familiar de HTA, lo que permite especular sobre una posible relación entre HRC y SM aún mayor en los individuos con este antecedente familiar. En este punto aparecen nuevas preguntas interesantes y que pueden motivar nuevas pesquisas: ¿tienen los individuos HRCV con historia familiar de HTA más riesgo de tener un SM que los NRCV?, ¿qué papel juega la epigénetica en la relación entre HRC y SM?, ¿se produce de igual manera asociación entre HRC y SM en los individuos obesos que en los que tienen un IMC en valores normales?
Este estudio es insuficiente para explicar estas preguntas, se necesitan otros trabajos encaminados al análisis de otros factores de riesgo y una mayor muestra que permita revisar estas interrogantes. No obstante, los resultados muestran que las personas HRCV, diagnosticadas mediante la PPS, tienen más riesgo de tener obesidad, hipertrigliceridemia y SM que las personas NRCV.
REFERENCIAS BIBLIOGRÁFICAS
- Arnlöv J, Ingelsson E, Sundström J, Lind L. Impact of body mass index and the metabolic syndrome on the risk of cardiovascular disease and death in middle-aged men. Circulation. 2010;121:230-6 [Buscar en Google Scholar]
- Evangelista O, McLaughlin MA. Review of cardiovascular risk factors in women. Gend Med. 2009;6 Suppl 1:17-36 [Buscar en Google Scholar]
- Zimmet P, MM Alberti KG, Serrano Ríos M. Una nueva definición mundial del síndrome metabólico propuesta por la Federación Internacional de Diabetes: fundamento y resultados. Rev Esp Cardiol [Revista en Internet]. 2005 [citado 22 Jun 2010];58:[aprox. 6p]. Disponible en: http://www.revespcardiol.org/cardio/ctl_servlet?_f=40&ident=13082533 [Buscar en Google Scholar]
- Miller EL, Mitchell A. Metabolic syndrome: screening, diagnosis, and management. J Midwifery Womens Health. 2006;51:141-51 [Buscar en Google Scholar]
- Redon J, Cifkova R, Laurent S, Nilsson P, Narkiewicz K, Erdine S, Mancia G. Mechanisms of hypertension in the cardiometabolic syndrome. J Hypertens. 2009;27:441-51 [Buscar en Google Scholar]
- Kim JA, Wei Y, Sowers JR. Role of mitochondrial dysfunction in insulin resistance. Circ Res [Revista en Internet]. 2008 [citado 22 Jun 2010];102:[aprox. 15p]. Disponible en: http://preview.ncbi.nlm.nih.gov/pmc/articles/PMC2963150/?tool=pubmed [Buscar en Google Scholar]
- Greenfield JR, Campbell LV. Role of the autonomic nervous system and neuropeptides in the development of obesity in humans: targets for therapy?. Curr Pharm Des [Revista en Internet]. 2008 [citado 22 Jun 2010];14:[aprox. 8p]. Disponible en: http://www.benthamdirect.org/pages/content.php?CPD/2008/00000014/00000018/0009B.SGM [Buscar en Google Scholar]
- Tentolouris N, Liatis S, Katsilambros N. Sympathetic system activity in obesity and metabolic syndrome. Ann NY Acad Sci [Revista en Internet]. 2006 [citado 22 Jun 2010];1083:[aprox. 20p]. Disponible en: http://onlinelibrary.wiley.com/doi/10.1196/annals.1367.010/abstract [Buscar en Google Scholar]
- Benet Rodríguez M, Apollinaire Pennini JJ. Hiperreactividad cardiovascular en pacientes con antecedentes familiares de hipertensión arterial. Med Clin (Barc). 2004;123:726-30 [Buscar en Google Scholar]
- Benet Rodríguez M, Apolinaire Pennini JJ, Torres J, Peraza S. Cardiovascular Risk Factors among Individuals under Age 40 with Normal Blood Pressure. Rev Esp Salud Pública. 2003;77:143-150 [Buscar en Google Scholar]
- Benet M, Yanes AJ, González J, Apolinaire Pennini JJ, García del Pozo J. Criterios diagnósticos de la prueba del peso sostenido en la detección de pacientes con hipertensión arterial. Med Clin (Barc). 2001;116:645-649 [Buscar en Google Scholar]
- Rodríguez Bernardino A, García Polavieja P, Reviriego Fernández J, Serrano Ríos M. Prevalence of metabolic syndrome and consistency in its diagnosis in type 2 diabetic patients in Spain. Endocrinol Nutr. 2010;57:60-70 [Buscar en Google Scholar]
- Benet Rodríguez M, Morejón Giraldoni A, Espinosa Brito AD, Landrove Rodríguez OO, Dania Peraza Alejo D, Ordúñez García PO. Factores de riesgo para enfermedades crónicas en Cienfuegos, Cuba 2010. Resultados preliminares de CARMEN II. Medisur [Revista en Internet]. 2010 [citado 22 Ago 2010];8(2):[aprox. 5p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/1166/6114 [Buscar en Google Scholar]
- Llisterri Caro JL, Alonso Moreno FJ, Martincano Gómez JL, López Abuin JM, Rodríguez Roca GC, Banegas Banegas JR. Prevalencia de la hipertensión arterial en la población inmigrante asistida en atención primaria en España. Med Clin (Barc). 2007;129:209-12 [Buscar en Google Scholar]
- Ordúñez P, Silva LC, Paz M, Robles S. Prevalence estimates for hipertensión in Latin América and the Caribbean: are they useful for surveillance?. Rev Panamericana de Salud Pública. 2001;10:226-231 [Buscar en Google Scholar]
- Armario P, Hernández del Rey R, Martin M. Estrés, enfermedad cardiovascular e hipertensión arterial. Med Clin(Barc). 2002;119:23-9 [Buscar en Google Scholar]
- Davy KP, Orr JS . Sympathetic nervous system behavior in human obesity. Neurosci Biobehav Rev [Revista en Internet]. 2009 [citado 22 Jun 2010];33(2):[aprox. 15p]. Disponible en: : http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2630381/?tool=pubmed [Buscar en Google Scholar]
- Tentolouris N, Argyrakopoulou G, Katsilambros N. Perturbed autonomic nervous system function in metabolic syndrome. Neuromolecular Med. 2008;10:169-78 [Buscar en Google Scholar]
- Straznicky NE, Eikelis N, Lambert EA, Esler MD. Mediators of sympathetic activation in metabolic syndrome obesity. Curr Hypertens Rep. 2008;10:440-7 [Buscar en Google Scholar]
- Julius S. The evidence for a path physiologic significance of the sympathetic over activity in hypertension. Clin Exp Hypertens. 1996;18(3-4):305-21 [Buscar en Google Scholar]
- Benet-Rodríguez M. Apollinaire Pennini JJ, León-Regal ML, Pérez Y. Desequilibrio autonómico simpático su relación con la hiperreactividad cardiovascular, la resistencia a la insulina y a la hipertensión arterial. Medisur [Revista en Internet]. 2007 Oct 23 [citado 24 Ene 2011];4(2):[aprox. 6p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/203/4913 [Buscar en Google Scholar]
- Yanai H, Tomono Y, Ito K, Furutani N, Yoshida H, Tada N. The underlying mechanisms for development of hypertension in the metabolic syndrome. Nutr J. 2008;7:10 [Buscar en Google Scholar]
- Matthews KA, Salomon K, Brady SS, Allen MT. Cardiovascular reactivity to stress predicts future blood pressure in adolescence. Psychosom Med. 2003;65:410-5 [Buscar en Google Scholar]
- Benet M, Espinosa L, Apollinaire Pennini JJ, León M, Casanova M. Hiperreactividad cardiovascular y predicción de la hipertensión arterial en la comunidad. Medisur [Revista en Internet]. 2007 [citado 22 Jun 2010];4(3):[aprox. 20p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/218/4945 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129