Presentaciones de casos
Infarto migrañoso. Presentación de un caso
Migraine Infarction. Case Report
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2015-03-17 14:04:28
Aprobado: 2015-03-17 14:24:37
Correspondencia: Yoany Mesa Barrera. Hospital Militar Central Dr. Luis Díaz Soto. La Habana. yoanymb@infomed.sld.cu
RESUMEN
Palabras clave: trastornos migrañosos; migraña con aura; factores de riesgo; infarto cerebral; infarto de la arteria cerebral media; informes de casos
ABSTRACT
Key words: migraine disorders; migraine with aura; risk factors; cerebral infarction; infarction middle cerebral artery; case reports
INTRODUCCIÓN
La migraña es un trastorno común y crónico, con una prevalencia entre el 3 y el 35 % de la población general. Está considerada como benigna, pero varios estudios han sugerido que representa un factor de riesgo para el ictus isquémico de etiología no habitual en jóvenes.1,2 Estos son limitados a un subgrupo particular de pacientes femeninas menores de 45 años, con migraña con auras, con afectación más frecuente de arterias cerebrales posteriores (ACPs) y particularmente aquellas que fuman y hacen uso de anticonceptivos orales.3,4 El mecanismo patogénico es desconocido.5,6 Se describe un caso de infarto cerebral migrañoso, donde nos lleva a la reflexión acerca de que no todos los casos, necesariamente cumplen con los criterios establecidos por la International Headache Society (IHS).
PRESENTACIÓN DEL CASO
Se presenta el caso de una mujer de 43 años de edad, con antecedentes de migraña con auras sensitivas (sensación de adormecimiento de la hemicara derecha) y visuales (escotomas centellantes) desde hacía 20 años, sin hábitos tóxicos ni factores de riesgos cardiovasculares conocidos. Sufría episodios con una frecuencia de aproximadamente una o dos veces al mes y se presentaban como factores desencadenantes durante la menstruación, los cambios de tiempo y situaciones estresantes. Ocurría con el inicio de la menstruación, provocando un episodio de crisis migrañosa resistente al tratamiento abortivo acostumbrado, con analgésicos, antiinflamatorios no esteroideos (AINES) y antihistamínicos; transcurrido 6 días en crisis, el ictus se manifestó asociado a cefalea hemicraneal izquierda de moderada intensidad con una disminución de la fuerza muscular, sensación de adormecimiento y ligera torpeza del hemicuerpo derecho y lenguaje disártrico. El examen físico neurológico mostró una hemiparesia derecha, disartria, trastornos sensitivos (hipoestesia e hipopalestesia) del hemicuerpo derecho, acompañado de cifras de tensión arterial (TA) elevadas, sin otros hallazgos significativos.
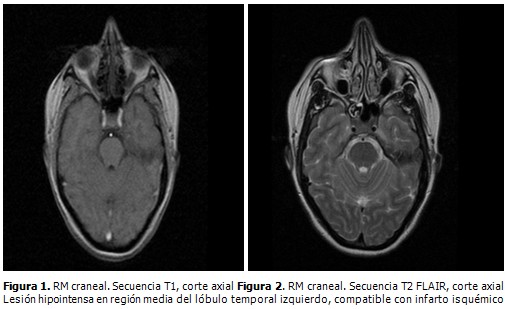
Se realizaron varias pruebas con resultados negativos: estudios de analítica sanguínea, incluidos antitrombina III, proteína C y S, anticoagulante lúpico, resistencia a la proteína C activada y autoanticuerpos. También se realizó una ultrasonografía Doppler extra e intracraneal, ecocardiograma transtorácico y transesofágico, angiografía y tomografía axial computarizada (TAC) cerebral sin hallazgos significativos y en la resonancia magnética (RM) cerebral se visualizó una imagen compatible con infarto cerebral (IC) isquémico de arteria cerebral media (ACM) izquierda en región media del lóbulo temporal (Figuras 1 y 2).
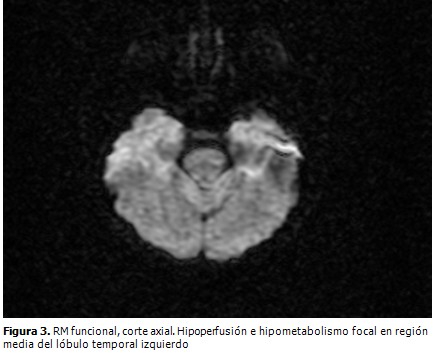
Se corroboró el compromiso del riesgo sanguíneo focal a través de la RM funcional (Figura 3).
La cefalea tuvo una evolución favorable ante el tratamiento analgésico parenteral abortivo inicial. Se inició un tratamiento preventivo con 20 mg/día de propanonol y un tratamiento antiagregante con 125 mg/día de ácido acetilsalicílico (AAS), que fue sustituido posteriormente debido a una epigastralgia, por 75 mg/día de clopidrogel, y en asociación con la fisioterapia rehabilitadora la evolución fue hacia la mejoría, recuperando totalmente las pérdidas motoras y sensitivas en menos de un mes. Durante el seguimiento de dos años, la paciente ha seguido presentando las crisis migrañosas de forma menos frecuente que antes del ictus. Varios estudios de hematología especial e imageneológicos se realizaron en colaboración con otras instituciones o centros hospitalarios. Se obtuvo el consentimiento informado para publicar el caso y se cumplieron los principios establecidos en la declaración de Helsinki.
DISCUSIÓN
La migraña se ha estudiado como factor de riesgo en enfermedades cerebrovasculares (ECV) tromboembólicas, especialmente en mujeres jóvenes con edad menor de 45 años.3-6 El riesgo anual absoluto de ictus es de 17 por 100,000 en los pacientes migrañosos y 52 por 100,000 en los pacientes con migraña con auras.1,2,7 El infarto migrañoso como complicación de la migraña, forma parte del grupo etiológico de los infartos cerebrales isquémicos de causa inhabitual según clasificación de las ECV, promovido por la Sociedad Española de Neurología.8 Se acepta en la actualidad como hipótesis más plausible, que la aparición de oliguemia regional durante la migraña es una respuesta al fenómeno de la depresión cortical propagada; que suele producirse en los primeros momentos de las crisis migrañosas y cuyas manifestaciones clínicas que englobamos dentro del aura, causarían, en dependencia de su intensidad, pérdidas neurológicas manifiestas y persistentes, estableciéndose finalmente el ictus migrañoso.7,9 Ante un paciente que presenta un ictus isquémico y además sufre de crisis migrañosas, se pueden plantear tres posibilidades: en primer lugar, que exista una coexistencia de ictus y migraña, sin que ninguno tenga relación sobre el otro; en segundo lugar, que sea un ictus con características clínicas de migraña, como ocurre, por ejemplo, en algunos pacientes con disección arterial (carotídea), síndrome de anticuerpos antifosfolípidos y la encefalopatía mitocondrial tipo MELAS;9 y en tercer lugar, que el ictus sea realmente inducido por la migraña.10-12 En la clasificación de la IHS,13 se establece como criterio de infarto cerebral migrañoso lo siguiente:
- Paciente que haya previamente cumplido los criterios para migraña con auras.
- El ataque presente es típicamente precedido de ataques anteriores, caracterizados por pérdidas neurológicas parcialmente reversibles con duración de 7 días y/o infarto o área isquémica demostrada por neuroimágen que se correlacione clínicamente con el área involucrada.
- Siempre y cuando se hallan descartado otras causas de infartos.
En nuestro caso cumplen de forma general con los criterios mencionados anteriormente. En la definición de la IHS de evento cerebrovascular inducido por migraña, no se permite el diagnóstico en pacientes con migrañas sin auras y el evento cerebrovascular inducido por migraña, asociado con el tratamiento de ataque es apropiado su terminología hasta que ocurre la sobredosificación; por lo que es imposible de excluir una interacción de drogas con sus propiedades constrictivas, tales como: ergotamina, sumatriptán y propanolol, con reducciones en el flujo cerebrovascular.14,15 Nuestra paciente hace varios años se medicó con ergofeína, que tuvo que dejar de tomar por presentar reacciones adversas, no disponía del uso de los triptanes y no contaba con tratamiento profiláctico. En los estudios de Bigal y col. se apreció un incremento del riesgo de ictus isquémico, y no de ictus hemorrágicos en pacientes jóvenes con migraña con auras, así como un aumento del riesgo con la coexistencia del uso de anticonceptivos orales con elevado contenido de estrógenos, hábito de fumar, hipertensión arterial, cardiopatía isquémica y dislipidemia.16-18 La paciente no fumaba, no consumía anticonceptivos orales, ni presentaba antecedentes cardiovasculares. Se deben descartar otras causas menos frecuentes de infartos isquémicos en el adulto joven, como un variado grupo de entidades, englobadas en arteriopatías no ateroscleróticas, trastornos de la coagulación e hiperviscosidad y aquellas cuyo mecanismo de acción resulta el vasoespasmo arterial8,9 de ahí la necesidad de realizar la batería de complementarios mencionados y respecto a los imageneológicos, la RM presenta mayor sensibilidad y especificidad en la confirmación del infarto.19 Estas entidades fueron descartadas en la paciente y el infarto fue evidenciado solo en la RM. En la mayor parte de los casos se encuentran lesiones menores de 3 mm de tamaño, localizado el 72 % de los casos en el territorio vertebrobasilar y tan solo el 20 % en el carotídeo. En las últimas series se reconoce afectación occipitotemporal en el 40-60 % de los casos y frontotemporal en el 20 % que resulta muy poco frecuente.20 Este caso se incluye en la serie de menor porcentaje y no resultó un infarto pequeño. Generalmente tienen buen pronóstico sin dejar secuela y bajo riesgo de recurrencia.
La migraña forma parte del grupo etiológico de los infartos cerebrales isquémicos no habituales del adulto joven. El principal problema de las clasificaciones de cefalea que se han creado hasta el momento actual, es que presentan una baja sensibilidad ante la presencia de criterios estrictos, a pesar que las mayorías poseen una gran especificidad. Aunque las clasificaciones son necesarias para que sea posible el consenso entre los profesionales, en la práctica de la clínica diaria no podemos ser tan arbitrarios.
REFERENCIAS BIBLIOGRÁFICAS
- Domínguez RB, Cezar PB, Schmidt J, de Moraes MN, Pinheiro MN, Marchiori JG, et al. Prevalence and impact of headache and migraine among Brazilian Tupiniquim natives. Arq Neuropsiquiatr. 2009;67(2B):413-5 [Buscar en Google Scholar]
- Merikangas KR. Contributions of epidemiology to our understanding of migraine. Headache. 2013;53(2):230-46 [Buscar en Google Scholar]
- Granella F, Sances G, Pucci E, Nappi RE, Ghiotto N, Napp G. Migraine with aura and reproductive life events: a case control study. Cephalalgia. 2000;20(8):701-7 [Buscar en Google Scholar]
- Frigerio R, Santoro P, Ferrarese C, Agostoni E. Migrainous cerebral infarction: case reports. Neurol Sci. 2004;25 Suppl 3:S300-1 [Buscar en Google Scholar]
- Van den Berg JS, Limburg M. Ischemic stroke in the young: influence of diagnostic criteria. Cerebrovasc Dis. 1993;3(1):227-30 [Buscar en Google Scholar]
- Chang CL, Donaghy M, Poulter N. Migraine and stroke in young women: case-control study. The World Health Organisation Collaborative Study of Cardiovascular Disease and Steroid Hormone Contraception. BMJ. 1999;318(7175):13-8 [Buscar en Google Scholar]
- Kristensen B, Malm J, Carlberg B, Stegmayr B, Backman C, Fagerlund M, et al. Epidemiology and etiology of ischemic stroke in young adults aged 18 to 44 years in northern Sweden. Stroke. 1997;28(9):1702-9 [Buscar en Google Scholar]
- Díez E, Del Brutto O, Álvarez J, Muñoz M, Abiusi G. Clasificación de las enfermedades cerebrovasculares. Sociedad Iberoamericana de Enfermedades Cerebrovasculares. Rev Neurol. 2001;33(5):455-64 [Buscar en Google Scholar]
- Martin PJ, Enevoldson TP, Humphrey PR. Causes of ischaemic stroke in the young. Postgrad Med J. 1997;73(855):8-16 [Buscar en Google Scholar]
- Adoukonou T, Houinato D, Kankouan J, Makoutode M, Paraiso M, Tehindrazanarivelo A, et al. Migraine among university students in Cotonou (Benin). Headache. 2009;49(6):887-93 [Buscar en Google Scholar]
- Oztora S, Korkmaz O, Dagdeviren N, Celik Y, Caylan A, Top MS, et al. Migraine headaches among university students using ID Migraine test as a screening tool. BMC Neurol. 2011;11(1):103 [Buscar en Google Scholar]
- Diagnosis and management of headaches in young people and adults: summary of NICE guidance. BMJ. 2012;345(1):e5765 [Buscar en Google Scholar]
- Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, (beta version). Cephalalgia. 3rd. ed. 2013;33(9): p. 629-808 [Buscar en Google Scholar]
- Tepper SJ, Tepper DE. Breaking the cycle of medication overuse headache. Cleve Clin J Med. 2010;77(4):236-42 [Buscar en Google Scholar]
- Negro A, Martelletti P. Chronic migraine plus medication overuse headache: two entities or not?. J Headache Pain. 2011;12(6):593-601 [Buscar en Google Scholar]
- Lidegaard O, Kreiner S. Contraceptives and cerebral thrombosis: a five-year national case-control study. Contraception. 2002;65(3):197-205 [Buscar en Google Scholar]
- Bigal ME, Kurth T, Hu H, Santanello N, Lipton RB. Migraine and cardiovascular disease: possible mechanisms of interaction. Neurology. 2009;72(21):1864-71 [Buscar en Google Scholar]
- Bigal ME, Kurth T, Santanello N, Buse D, Golden W, Robbins M, et al. Migraine and cardiovascular disease: a population-based study. Neurology. 2010;74(8):628-35 [Buscar en Google Scholar]
- Monteith T, Gardener H, Rundek T, Dong C, Yoshita M, Elkind MS, et al. Migraine, white matter hyperintensities, and subclinical brain infarction in a diverse community: the northern Manhattan study. Stroke. 2014;45(6):1830-2 [Buscar en Google Scholar]
- Messina R, Rocca MA, Colombo B, Valsasina P, Horsfield MA, Copetti M, et al. Cortical abnormalities in patients with migraine: a surface-based analysis. Radiology. 2013;268(1):170-80 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129