Artículos originales
Demencia en el ámbito de los cuidados paliativos del Hospicio de Seychelles
Dementia in Palliative Care in the Seychelles´ Hospice
Licenciada en Enfermería. Máster en Longevidad Satisfactoria.
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-07-05 09:33:03
Aprobado: 2011-07-20 12:53:37
Correspondencia: Armando Carlos Roca Socarrás. Hospital General Universitario Vladimir Ilich Lenin. mandycarlosleandro@gmail.com
RESUMEN
Fundamento: La demencia tiene una alta prevalencia tanto en países desarrollados como en aquellos en vía de desarrollo, y constituye una de las principales causas de estadio terminal por enfermedad no oncológica.
Objetivo: Determinar el comportamiento de algunas variables biológicas en pacientes con demencia en estadio terminal.
Métodos: Estudio descriptivo en 16 pacientes con diagnóstico de demencia en estadio terminal, ingresados en el Hospicio de Seychelles entre febrero de 2010 y febrero de 2011. Se analizó el comportamiento de la demencia en relación con las variables: edad, tipo de demencia, respuesta al mini examen cognitivo de Folstein y a los Índices de Charlson y Barthel, presencia de enfermedades crónicas no transmisibles y escenario de salud responsable de la remisión.
Resultados: El 31,3 % de los pacientes ingresados en el Hospicio presentaban una demencia. El grupo de edad con mayor número de casos fue el de 75 a 84 años. La demencia vascular y Alzheimer tuvieron igual número de casos con un 37,5 % cada una. El 56 % de los pacientes fallecieron durante los primeros 15 días del ingreso y solo el 12,5 % después de los 6 meses. La hipertensión arterial y la enfermedad cerebrovascular fueron las enfermedades crónicas no transmisibles más frecuentes. El 56 % de los casos fue remitido desde el escenario hospitalario.
Conclusiones: La demencia en estadio terminal muestra un comportamiento que permite anticipar una adecuada estrategia de cuidados paliativos a nivel del Hospicio.
Palabras clave: demencia; servicios de salud para ancianos; anciano; cuidados paliativos; hogares para ancianos; mortalidad
ABSTRACT
Objective: To determine the behaviour of some biological variables in terminal stage patients with dementia.
Method: A descriptive study was conducted in 16 patients with a diagnostic of dementia in terminal stage. These patients were admitted in the Seychelles´ Hospice between February 2010 and February 2011. The behaviour of dementia in relation to patient’s age, type of dementia, responses to the Folstein´s cognitive mini-test, Charlson´s and Barthel´s indexes, presence of non communicable chronic diseases, and health settings responsible for the remission was analyzed.
Results: 31,3 % of patients admitted in the Hospice presented dementia. The age group with more cases was that from 75 to 84 years old. Vascular dementia and Alzheimer’s Disease presented the same number of cases (37,5 % each). 56% of the patients died during the first 15 days of admission and only 12,5 % lived more than 6 months. Hypertension and cerebrovascular disease were the most common non communicable chronic diseases. 56% of cases had been remitted from hospitals.
Conclusions: Dementia in terminal stages follows a behaviour that allows anticipating an appropriate strategy for palliative care in the Hospice.
Key words: dementia; health services for the aged; aged; hospice care; homes for the aged; mortality
INTRODUCCIÓN
En todos los países del mundo existen adultos mayores con demencia. Se pronostica que la incidencia y prevalencia de las demencias deben incrementarse de una forma alarmante en los países y regiones de menos ingresos y desarrollo.1 No existen medidas curativas para la mayoría de los diferentes tipos de demencia, por lo que una gran parte de estos pacientes necesitarán cuidados paliativos en un estadio avanzado de la enfermedad.
El curso que la enfermedad sigue es el de la discapacidad progresiva y prolongada. Estos pacientes parten de niveles de salud basales bajos, debido a que la enfermedad afecta, fundamentalmente, a personas mayores que ya han acumulado una comorbilidad alta. Contrasta con el cáncer, el cual sigue inicialmente un deterioro global lento, desde un nivel alto de función, seguido de un rápido declinar de las funciones hacia el final de la vida, que es mucho más predecible y permite anticipar necesidades de cuidados paliativos y establecer una planificación de cómo y dónde prestar asistencia.2,3
El paciente con demencia y su cuidador han mostrado tantas necesidades de cuidados paliativos como los pacientes con cáncer. Sin embargo, es poco probable el acceso a un equipo de cuidados paliativos o que se admita en el sistema de atención que brinda un hospicio.4 Varias investigaciones señalan que los pacientes con demencia avanzada son poco reconocidos por los sistemas sanitarios y reciben escasos cuidados paliativos.5,6
A pesar del deseo de la mayoría de los pacientes con demencia (y sus familiares) de morir en sus casas, muchos morirán en salas de casos agudos de hospitales o en Hogares de Ancianos. En estos escenarios, el personal que trabaja, generalmente, tiene pobre o insuficiente entrenamiento para manejar sus necesidades individuales.7 La decisión acerca del modelo de cuidado más adecuado para el paciente con demencia severa es uno de los temas de discusión de mayor importancia. De hecho, los criterios pronósticos de supervivencia en 6 meses para pacientes no oncológicos generalmente tienen poco poder discriminatorio.8
En febrero de 2010 quedó inaugurado el primer Hospicio de la República de Seychelles, archipiélago que pertenece al continente africano. Generalmente, los cuidados paliativos en África se identifican con el SIDA y las enfermedades oncológicas,9,10 por lo que puede resultar de gran importancia conocer algunas características de los pacientes con demencias ingresados en dicha institución, con el fin de diseñar estrategias individualizadas de cuidados paliativos.
Teniendo en cuenta los elementos introductorios del tema, y motivados por el hecho que la demencia avanzada constituye un creciente problema de salud en las naciones en desarrollo, el presente trabajo tiene el objetivo de determinar el comportamiento de variables biológicas en pacientes admitidos por demencia primaria en el Hospicio de Seychelles.
MÉTODOS
Se realizó un estudio descriptivo, de series de casos con 16 pacientes, para identificar los pacientes fallecidos que presentaban demencia en etapa avanzada como diagnóstico primario que motivó su ingreso en el Hospicio de Seychelles, entre febrero de 2010 y febrero de 2011. El modelo que sigue el Hospicio es el de hospitalización.
Para analizar la variable edad, se conformaron grupos de edades.
Se utilizaron para el diagnóstico del deterioro cognitivo el Mini Examen Cognitivo de Folstein11 y el Test del Informador.12 El Mini Examen Cognitivo de Folstein se aplicó, una vez más, al ingreso al Hospicio.
Previo al ingreso en el Hospicio se realizó el diagnóstico de demencia con los criterios del DSM-IV.13 El diagnóstico de Alzheimer se realizó utilizando los criterios NINCDS-ADRDA,14 en el caso de la demencia vascular se utilizaron los criterios NINDS-AIREN,15 y para diagnosticar la demencia mixta se utilizó la escala isquémica de Hachinsky.16 Por último, la demencia por cuerpos de Lewy se detectó según criterios de consenso para el diagnóstico de posible demencia.17
Los casos admitidos cumplieron con los criterios de las Guías de la Organización Nacional de Hospicios (National Hospice Organization Medical Guidelines Task Force) para pacientes con determinadas enfermedades no oncológicas elegibles para programas de cuidados paliativos.18
Se evaluó la presencia de enfermedades crónicas no transmisibles de acuerdo a criterios diagnósticos para la hipertensión arterial (HTA), insuficiencia cardiaca, diabetes mellitus, cardiopatía isquémica, enfermedad cerebrovascular (ECV), insuficiencia renal crónica, (IRC) insuficiencia arterial periférica (IAP), enfermedad pulmonar obstructiva crónica (EPOC), y la demencia avanzada. Se utilizó además, el índice de comorbilidad de Charlson en su versión abreviada19 y el índice de Barthel (versión modificada por Granger) para evaluar el cumplimiento de las actividades básicas de la vida diaria.20
Para la realización de este estudio se contó con la aprobación del Comité de Ética del Ministerio de Salud de la República de Seychelles.
La información sobre motivo de ingreso, edad, sexo, tipo de demencia, registros de los diferentes índices utilizados, estadía, enfermedades crónicas no transmisibles, procedencia y recomendaciones al egreso, se obtuvo de las historias clínicas individuales de los pacientes, del libro de registros de casos y del registro de defunciones del Hospicio. La continuidad de la información acerca de la evolución después del egreso, se obtuvo por teléfono a través de los médicos de las clínicas locales. El sistema de cuidados paliativos en Seychelles se estructuró para mantener la relación hospicio cuidado en la comunidad. Los profesionales de la salud y familiares, una vez egresado el paciente, pueden llamar en busca de asesoramiento, soporte y para reingresos. Los médicos de las clínicas locales también informan acerca de los fallecimientos en la comunidad y se deja constancia en el libro de registro de casos.
Para la interpretación y análisis de los datos se confeccionaron tablas multivariantes de asociación de variables. Los resultados se expresaron en números absolutos y porcentajes, medidas de tendencia central (media), variabilidad (desviación estándar) y correlación no paramétrica (chi cuadrado) con un nivel de significación de 0,05.
RESULTADOS
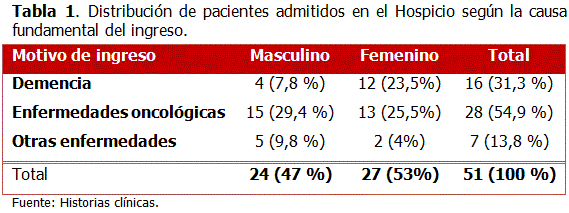
El 31,3 % de los pacientes ingresaron al Hospicio a causa de la demencia, solo precedida por el cáncer (54,9 %). (Tabla 1)
La mayoría de los pacientes con demencia se situaron entre las edades de 75 y 84 años, con predominio del sexo femenino. En el caso de los pacientes del sexo masculino, el rango de edades estuvo entre 68 y 83 años, con una media de 75,25 años y una desviación estándar de 5,35 años con respecto a la media. En los pacientes del sexo femenino el rango de edades estuvo entre 68 y 87 años, la media en 77,9 años y la desviación estándar de 5,24 años con respecto a la media. (Tabla 2)
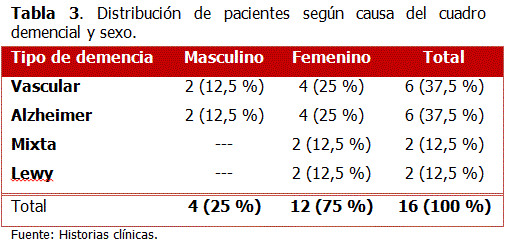
Los pacientes con demencia vascular y enfermedad de Alzheimer ingresaron con similar frecuencia, sin que se observara relación significativa con respecto a la variable sexo. (Tabla 3). La respuesta al Mini Examen Cognitivo de Folstein al ingreso en los pacientes masculinos tuvo una media de 4,75 puntos, en un rango de 2 a 8 puntos y una desviación estándar de 2,16 puntos de la media. En el caso de las mujeres tuvo una media de 3,25 puntos, rango de 0 a 8 y desviación estándar de 2,41 puntos.
Los pacientes masculinos tuvieron una estadía media de 3,5 días, con un rango de 1 a 9 días y desviación estándar de 3,2 días. La mortalidad a los 6 meses fue de un 75 % al fallecer 3 pacientes. Un caso fue egresado a solicitud de los familiares y falleció después de los 6 meses del egreso en el Hospicio. Las mujeres tuvieron una media de 37,25 días, con un rango de 1 a 136 días de estadía y desviación estándar de 40,45 días. La mortalidad a los 6 meses fue de un 91,6 % al fallecer 11 pacientes. Se solicitaron 3 egresos hacia la comunidad y 2 fallecieron antes de los 6 meses. (Tabla 4)
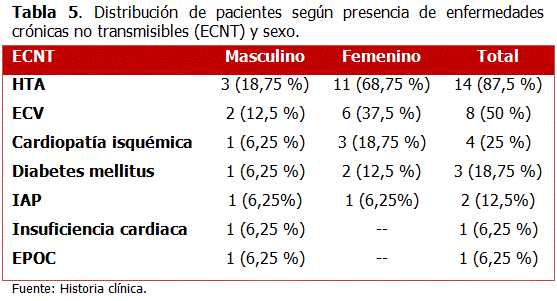
Los pacientes del sexo masculino mostraron un Índice de Comorbilidad de Charlson (abreviado) con media de 2,75 puntos, rango de 2 a 4 puntos y desviación estándar de 0,82 puntos. En la respuesta al Índice de Barthel se encontró un paciente que promedió 10 puntos, el resultado del resto fue 0. Este paciente con 10 puntos falleció después de los 6 meses del egreso. En el caso de las mujeres tuvieron un Índice de Comorbilidad de Charlson con media de 2 puntos, rango de 1 a 4 puntos y desviación estándar de 1,22 puntos. En la respuesta al Índice de Barthel todos los pacientes del sexo femenino obtuvieron registros de 0. (Tabla 5).
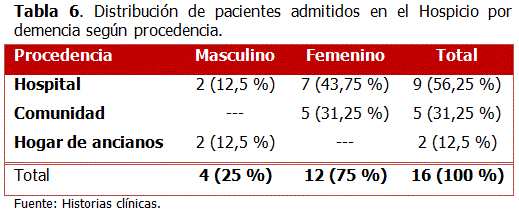
La mayoría de los casos provenían del ámbito hospitalario. Al calcular x2 (8,876) con un nivel de confianza de 0,05 y 2 gl observamos que existe relación entre las variables utilizadas. (Tabla 6)
DISCUSIÓN
A pesar de que los cuidados paliativos a los diferentes niveles están en fase organizativa en el archipiélago de Seychelles, se ingresaron en el único Hospicio del país 16 pacientes con demencia, que constituyeron el 31,3 % de los ingresos durante un año. En los países donde las estructuras asistenciales están más desarrolladas, existe una escasa cantidad de pacientes con demencia en esos programas, y una minoría de los mismos considera a estos enfermos en sus criterios de ingresos. Resulta común evaluar que la demencia no es una enfermedad terminal debido a su larga evolución, a su escaso registro como causa básica de muerte y a las dificultades al establecer un pronóstico vital.5,6,21 Mitchell realizó un estudio de los pacientes ingresados en 796 hospicios distribuidos por Estados Unidos de América (EUA) en el año 2005 y encontró que el 11,3 % ingresó por demencia, el 46,3 % debido al cáncer, y el 42,4 % a otras enfermedades crónicas.22 En las naciones en desarrollo se adicionan otros factores, como la creencia de que las demencias son producto del envejecimiento y no un problema de salud, así como la falta de entrenamiento en el manejo de esta devastadora enfermedad en sus diferentes fases y escenarios.23,24 En el Hospicio de Seychelles, durante el período estudiado, el cáncer se presentó como diagnóstico primario al ingreso, fue mayor solo en un 23,6 % al síndrome demencial entre el total de casos admitidos, datos que no coinciden con la bibliografía revisada.21,22 Las experiencias que se han llevado a cabo con programas específicos de cuidados paliativos para pacientes con demencia en estadios avanzados demuestran, entre otros beneficios, una mejora en el grado de confort de los pacientes y una disminución en la necesidad de ingresos en hospitales de casos agudos.25
En esta investigación se observó que la edad media de los pacientes está por encima de la esperanza de vida de Seychelles, que es de 66,69 años para los hombres y de 70,6 años para las mujeres.26 Si se considera que la prevalencia de las demencias se duplica cada 7,5 años por encima de los 65 en los estados en desarrollo, y la expectativa de vida de estos países es menor que en los desarrollados, entonces los resultados concuerdan con la bibliografía revisada.1 A medida que la expectativa de vida se eleve por el mejoramiento de las condiciones económicas y sanitarias del archipiélago, y las variables de la transición demográfica tengan su efecto sobre el envejecimiento poblacional local, la frecuencia de pacientes en los grupos de edades con demencia avanzada observados se desplazará hacia patrones de países de ingresos altos como EUA, Canadá, Francia, Inglaterra y Suecia.1,27,28
Es un hecho que la demencia Alzheimer es la causa más frecuente del síndrome, sin embargo, en algunas regiones de China y Malasia es la demencia vascular la de mayor prevalencia.1 En la investigación se encontró igual frecuencia entre los pacientes con el subtipo vascular y Alzheimer, resultado que no concuerda con lo planteado por otros autores. En todos los pacientes se realizaron pruebas de neuroimagen durante la evolución de la enfermedad. En relación a la demencia mixta y a la de cuerpos de Lewy, existió una frecuencia inferior al compararlos con las dos causas principales. La demencia mixta tiene una mayor prevalencia en los países de América Latina que en India y África.1,29 La demencia por cuerpos de Lewy es mucho más prevalente en los países desarrollados fundamentalmente de Europa, sin embargo ha sido reportada en la India,30 China,31 y Nigeria,32 poblaciones que forman parte de los grupos étnicos mayor representados en Seychelles.26 Una de las limitaciones del trabajo fue la utilización de instrumentos de evaluación no validados de forma específica en la población de Seychelles. Sin embargo, estos instrumentos han sido validados en los países que aportan la composición étnica del archipiélago.
Dentro de las numerosas barreras que han impedido el acceso de los adultos mayores con demencia a los cuidados del hospicio, quizás la de mayor relevancia ha sido la imposibilidad de pronosticar la supervivencia del enfermo en un periodo de 6 meses. Sucede que el cuidado en el hospicio se diseñó para pacientes terminales por cáncer, fundamentalmente tumores sólidos, donde la enfermedad sigue una trayectoria predecible, con un marcado declinar en los últimos meses. En constraste, el paciente con demencia tiene un declive gradual y prolongado.33 En el estudio solo 2 pacientes rebasaron los 6 meses de vida después de ser admitidos en el Hospicio. El 56,25 % falleció antes de los 15 días de admitidos. Estos resultados no concuerdan con otras investigaciones.22,33,34 Al analizar la respuesta al Mini Examen Cognitivo de Folstein, Índice de Comorbilidad de Charlson y al Índice de Barthel, se encontró un comportamiento similar al manifestado en otras investigaciones.22,34
Es interesante la alta frecuencia de hipertensión arterial (87,5 %) y enfermedad cerebrovascular (50 %) en los pacientes analizados. La primera estuvo presente en todos los pacientes con demencia Alzheimer, relación que ha sido demostrada por otros investigadores.35 La enfermedad cerebrovascular tuvo una mayor frecuencia que la cardiopatía isquémica y la diabetes mellitus, patrón que se observa en países de ingresos altos. Todos los pacientes fueron objeto de analíticas de estudios hematológicos, bioquímicos e imagenológicos, para descartar enfermedades crónicas no transmisibles que siguen patrones de deterioro progresivo semejantes.
Por otra parte, el 56,25 % de los pacientes procedía del medio hospitalario. En países donde los cuidados paliativos todavía están en fase organizativa, y en otros con una historia y un desarrollo estructural y humano avanzado en la medicina paliativa, un gran número de adultos mayores en fase terminal por demencia continúan falleciendo en los hospitales.36-38
Al analizar que el 31,25 % de los pacientes admitidos procedieron de la comunidad, se debe tener en cuenta que la demencia, durante su evolución, desarrolla necesidades complejas tanto en el enfermo como en el cuidador, que necesitan la asistencia de un equipo de cuidados paliativos. El hospicio contribuye al tratamiento de síntomas poco reconocidos en el paciente con demencia, como el dolor, y problemas de salud de difícil manejo como las úlceras por presión, por citar algunos ejemplos. Además, disminuye los niveles de sobrecarga que tiene el cuidador y mejora la calidad de vida del binomio paciente cuidador en diferentes etapas de sus vidas. En el caso de los pacientes del hogar de ancianos, solo el 12,5 % de los ingresos correspondieron a este grupo, lo que responde a una tendencia generalizada de mantener a los adultos mayores con demencia en el medio residencial hasta su fallecimiento.39
Entre los pacientes que ingresaron en el Hospicio, la demencia avanzada resultó ser el segundo criterio de ingreso después del cáncer, el grupo de edad mayormente representado fue el de 75 a 84 años, la demencia vascular muestra similar frecuencia a la Alzheimer, la estadía hospitalaria, respuesta al Mini Examen Cognitivo de Folstein, Índice de Comorbilidad de Charlson e Índice de Barthel, fue la esperada para pacientes en estadio terminal. La mayor parte de los pacientes admitidos provenían del medio hospitalario. Este comportamiento muestra que el hospicio constituye una opción adecuada para brindar estrategias de cuidados paliativos al adulto mayor con demencia en estadio terminal de Seychelles.
REFERENCIAS BIBLIOGRÁFICAS
- Kalaria RN, Maestre GE, Arizaga R, Friedland RP, Galasko D, Hall K, et al. Alzheimer s disease and vascular dementia in developing countries: prevalence, management and risk factors. Lancet Neurol. 2008;7(9):812-6 [Buscar en Google Scholar]
- Murray SA, Kendall M, Boyd K, Sheikh A. Illness trajectories and palliative care. BMJ. 2005;330(7498):1007-11 [Buscar en Google Scholar]
- Murtagh FEM, Preston M, Higginson I. Patterns of dying: palliative care for non-malignant disease. Clin Med. 2004;4(1):39-44 [Buscar en Google Scholar]
- Hughes JC, Robinson L, Volicer L. Specialist palliative care in dementia. BMJ. 2005;330(7482):57-8 [Buscar en Google Scholar]
- Sachs GA, Shega JW, Cox-Hayley D. Barriers to excellent end of life care for patients with dementia. J Gen Intern Med. 2004;19(10):1057-63 [Buscar en Google Scholar]
- Di Giulio P, Toscani F, Villani D, Brunelli C, Gentile S, Spadin P. Dying with advanced dementia in long term care geriatric institutions: a retrospective study. J Palliat Med. 2008;11(7):1023-8 [Buscar en Google Scholar]
- National Institute for Health and Clinical Excellence. The NICE-SCIE Supporting people with dementia and their cares in health and social care [Internet]. London: The British Psychological Society; 2007 [citado 26 Ene 2011]. Disponible en: http://www.nice.org.uk/nicemedia/pdf/CG42Dementiafinal.pdf [Buscar en Google Scholar]
- Formiga F, López Soto A, Navarro M, Riera A, Bosch X, Pujol R. Hospital deaths of people aged 90 and over: End of life Palliative Care Management. Gerontology. 2008;54(3):148-52 [Buscar en Google Scholar]
- Clark D, Wright M, Hunt J, Lynch T. Hospice and palliative care development in Africa: a multi-method review of services and experiences. J Pain Symptom Manage. 2007;33(6):698-710 [Buscar en Google Scholar]
- Adenipekun A, Onibokun A, Elumelu TN, Sovannwo OA. Knowledge and attitudes of terminally ill patients and their family to palliative care and hospice services in Nigeria. Niger J Clin Pract. 2005;8(1):19-22 [Buscar en Google Scholar]
- Folstein MF, Folstein SE, McHugh PR. Mini-Mental State. A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12(3):189-98 [Buscar en Google Scholar]
- Jorm AF, Jacomb PA. The Informant Questionnaire on Cognitive Decline in the Elderly (IQCODE): socio-demographic correlates, reliability, validity and some norms. Psychological Medi. 1989;19(4):1015-22 [Buscar en Google Scholar]
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, Fourth Edithion. Washington DC: American Psychiatric Association; 1994 [Buscar en Google Scholar]
- McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM. Clinical diagnosis of Alzheimer s disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and the Human Service Task Force on Alzheimer s Disease. Neurology. 1984;34(7):939-44 [Buscar en Google Scholar]
- Roman GC, Tatemichi TK, Erkinjuntti T, Cummings JL, Masdeu JC, García JH, et al. Vascular dementia: Diagnostic criteria for research studies. Report of the NINDS-AIREN International Workshop. Neurology. 1993;43(2):250-260 [Buscar en Google Scholar]
- González Montalvo JI, Alarcón Alarcón MT, Salgado Alba A. Valoración del estado mental en el anciano. En: Salgado A, Alarcón MT. Valoración del paciente anciano. Barcelona: Masson; 1993: p. 73-103 [Buscar en Google Scholar]
- McKeith IG, Perry RH, Fairbairn AF, Jabeen S, Perry EK. Operational criteria for senile dementia of Lewy body type (SDLT). Psychol Med. 1992;22(4):911-22 [Buscar en Google Scholar]
- National Hospice Organization. Medical Guidelines Task Force: Medical guidelines for determining prognosis in selected non-cancer diseases. 2nd ed. Arlington: National Hospice & Palliative Care Organization; 1996 [Buscar en Google Scholar]
- Berkman LF, Leo Summers L, Horwitz RI. Emotional support and survival after myocardial infarction. A prospective, population-based study of the elderly. Ann Intern Med. 1992;177(12):1003-9 [Buscar en Google Scholar]
- Granger CV, Albrecht GL, Hamilton BB. Outcome of comprehensive medical rehabilitation: Measurement by PULSE profile and the Barthel index. Arch Phys Med Rehabil. 1979;60(4):145-54 [Buscar en Google Scholar]
- Hughes JC, Jolley D, Jordan A, Sampson E. Palliative care in dementia: issues and evidence. Advances in Psychiatric Treatment. 2007;13(4):251-60 [Buscar en Google Scholar]
- Mitchell SL, Kiely DK, Miller SC, Connor SR, Spence C, Teno JM. Hospice care for patients with dementia. J Pain Symptom Manage. 2007;34(1):7-16 [Buscar en Google Scholar]
- World Alzheimer Report 2010. The Global Economic Impact of Dementia [Internet]. London: Alzheimer s Disease International; 2010 [citado 27 Ene 2011]. Disponible en: http://www.alz.co.uk/research/files/WorldAlzheimerReport2010.pdf [Buscar en Google Scholar]
- Prince MJ, Acosta D, Castro-Costa E, Jackson J, Shaji KS. Packages of care for dementia in low and middle income countries. Plos Med [Revista en Internet]. 2009 [citado 24 Jun 2011];6(11):[aprox. 34p]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2766257/?tool=pubmed [Buscar en Google Scholar]
- Harris D. Forget me not: palliative care for people with dementia. Postgrad Med J. 2007;83(980):362-6 [Buscar en Google Scholar]
- National Statistics Bureau. Statistical Bulletin [Monografía en Internet]. Mahe: NSB; 2010 [citado 27 Ene 2011]. Disponible en: http://www.nbs.gov.sc/files/Population and Vital Statistics/2010/Population Statistics No 1 of 2010.pdf [Buscar en Google Scholar]
- Paradise M, Walker Z, Cooper C, Blizard R, Regan C, Katona C, et al. Prediction of survival in Alzheimer’s disease-The LASER-AD longitudinal study. Int J Geriatr Psychiatry. 2009;24(7):739-47 [Buscar en Google Scholar]
- Rait G, Walters K, Bottomley C, Petersen I, Iliffe S, Nazareth I. Survival of people with clinical diagnosis of dementia in primary care: cohort study. BMJ. 2010;341:3584 [Buscar en Google Scholar]
- Llibre Rodriguez JJ, Fernández Y, Marcheco B, Contreras N, López AM, Otero M, et al. Prevalence of Dementia and Alzheimer s Disease in a Havana Municipality: A community-based study among elderly residents. Medicc Rev. 2009;11(2):29-35 [Buscar en Google Scholar]
- Pinto C, Seethalakshwi R. Behavioral and psychological symptoms of dementia in an Indian population: comparison between Alzheimer s disease and vascular dementia. Int Psychogeriatr. 2006;18(1):87-93 [Buscar en Google Scholar]
- Zhang ZX, Roman GC, Hong Z. Parkinson s disease in China: prevalence in Beijing, Xian, and Shangai. Lancet. 2005;365(9459):595-97 [Buscar en Google Scholar]
- Ogunnyi A, Akang EE, Gureje O. Dementia with Lewy bodies in a Nigerian: a case report. Int Psychogeriatr. 2002;14(2):211-8 [Buscar en Google Scholar]
- Torke A, Holtz LR, Hui S, Castellucio P, Connor S, Eaton MA, et al. Palliative care for patients with dementia: a national survey. J Am Geriatr Soc. 2010;58(11):2114-21 [Buscar en Google Scholar]
- Rozzini R, Sabatini T, Ranhoff A, Trabucchi M. Do we really need palliative care for severe dementia patients? Age Ageing. 2007;36(5):584-7 [Buscar en Google Scholar]
- Viswanathan A, Rocca WA, Tzourio C. Vascular risk factors and dementia. How to move forward? Neurology. 2009;72(4):368-74 [Buscar en Google Scholar]
- Helvik AS, Engendal K, Selbaek G. The quality of life and factors associated with it in the medically hospitalized elderly. Aging Ment Health. 2010;14(7):861-9 [Buscar en Google Scholar]
- Sampson EL, Blanchard MR, Jones L, Tookman A, King M. Dementia in the acute hospital: prospective cohort study of prevalence and mortality. B J Psych. 2009;195(1):61-6 [Buscar en Google Scholar]
- Natalwala A, Potluri R, Uppal H, Heun R. Reasons for hospital admissions in dementia patients in Birmingham, UK, during 2002-2007. Dement Geriatr Cogn Disord. 2008;26(6):499-505 [Buscar en Google Scholar]
- Mitchell SL, Teno JM, Kiely DK, Shaffer ML, Jones R, Prigerson HG, et al. The clinical course of advanced dementia. N Engl J Med. 2009;361(16):1529-38 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129