Artículos de revisión
Factores de riesgo emocionales en pacientes que sufren dolor crónico de espalda
Emotional Risk Factors in Patients who Suffer from Chronic Back Pain
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2017-06-22 11:38:57
Aprobado: 2018-11-21 13:58:38
Correspondencia: Ahmed José Pomares Ávalos. Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos. ahmed.pomares@gal.sld.cu
RESUMEN
Palabras clave: dolor de espalda; factores de riesgo; emociones
ABSTRACT
Key words: back pain; risk factors; emotions
INTRODUCCIÓN
El dolor es un fenómeno universal con el que el ser humano ha tenido que enfrentarse desde sus orígenes, ha sido y es una de las mayores preocupaciones de quienes lo padecen, lo contemplan y de la comunidad científica que lo investiga. Es un síntoma asociado a la enfermedad y representa un motivo de sufrimiento para miles de personas alrededor del mundo por su influencia negativa en todos los ámbitos de la vida.
Desde hace varias décadas la Asociación Internacional para el Estudio del Dolor lo define como "una experiencia sensorial y emocional desagradable, asociada a una lesión hística presente o potencial, o descrita en términos de la misma.”1
De esta manera se resalta el carácter complejo y subjetivo de la experiencia de dolor, se destaca su vínculo con las emociones, cogniciones y conductas y se reconoce que la experiencia de dolor puede producirse sin que se haya encontrado una explicación de esta.
En el complejo mundo del dolor, el dolor crónico de la espalda constituye una de las manifestaciones más elevadas de los síndromes dolorosos.2
A nivel internacional los indicadores de incidencia y prevalencia muestran que es un problema de salud pública, si se considera que aproximadamente el 80 % de la población mundial sufre de dolor de espalda en algún momento de su vida.3
En Cuba algunos datos científicos indican que esta patología tiene un comportamiento similar al de los países del primer mundo, aunque esta cifra pudiera estar infradiagnosticada, ya que se carece de un registro estadístico que refleje estos datos.3
Un aspecto relevante en el estudio del dolor se refleja en las evidencias científicas y asistenciales que muestran una fuerte asociación entre el dolor crónico de espalda y los factores de riesgo emocionales, al relacionar las emociones negativas tanto con la génesis, como con el mantenimiento y la exacerbación del dolor.4,5
Las emociones, raras veces ocurren en un vacío existencial, por lo general acontecen en un contexto en el que la persona tiene que dar respuesta adaptativa a determinada situación problemática en su entorno.
Trastornos emocionales como: la depresión, la ansiedad, la ira, parecen encontrarse asociados al dolor crónico de la espalda, relación que queda justificada por el estrecho vínculo que se establece entre el sistema nervioso y el sistema osteomioarticular.4,5
Al mismo tiempo las emociones se acompañan de respuestas autónomas, endocrinas y somáticas, que dependen de regiones subcorticales del sistema nervioso como: la amígdala, el tronco cerebral y el hipotálamo.6
Si se tiene en cuenta la necesidad de adoptar una concepción biopsicosocial en el estudio del dolor, para lograr un manejo integral en el proceso asistencial y dado la implicación de los factores subjetivos presentes en la aparición, desencadenamiento o empeoramiento de dicha patología, se realiza el presente trabajo, que tiene como objetivo potenciar el conocimiento de los factores de riesgo emocionales relacionados con el dolor crónico de la espalda.
DESARROLLO
Algunas emociones negativas presentes en el dolor crónico de espalda
Al considerar las emociones vinculadas a la aparición o complicación de cualquier enfermedad, se está dando justo valor a la subjetividad de cada persona, a su forma de ver y sentir el mundo, a entender la individualidad de los procesos mórbidos con sus matices biológicos, psicológicos y sociales. Permite además contemplar la enfermedad como un fenómeno complejo y multideterminado, vinculada a una cultura que conforma sus prácticas cotidianas.
En la experiencia de dolor, diversos son los factores que inciden en la percepción y valoración del paciente con su enfermedad, precisamente son las emociones uno de los factores que mayor connotación adquieren.
La presencia de una u otra emoción negativa puede contribuir al agravamiento del cuadro clínico del paciente, que lleva a una exacerbación de toda su sintomatología. A su vez toda experiencia de dolor puede generar la aparición de emociones negativas, por lo que se construye de esta forma un ciclo donde se dificulta identificar cuál es la génesis o el agravante.
Ansiedad y su relación con el dolor crónico de la espalda
La ansiedad puede ser definida como una vivencia, un estado o característica subjetiva o experiencia interior, que se puede calificar de emoción. La ansiedad también es adaptativa y ayuda a enfrentarse a las exigencias de la vida. Todos los procesos de activación ansiosa tienen como objetivo preparar el organismo para la acción.7
Es siempre un estado de alerta del organismo que produce un sentimiento indefinido de inseguridad, además de constituir otra modalidad de la respuesta emocional que se expresa en los sistemas cognitivo, fisiológico y conductual. Esta se relaciona con la aparición o desencadenamiento de enfermedades.7
La ansiedad no solo puede aparecer como resultado directo de la apreciación de estrés, o situación estresante, sino que también puede hacerlo en fases posteriores como consecuencia del fallo del ajuste realizado, o de la posibilidad de recurrencia del acontecimiento.
La relación entre la ansiedad, considerándose tanto una emoción, o como rasgo de la personalidad y el dolor crónico, ha sido puesta de manifiesto por numerosos autores, y constituye una de las respuestas psicológicas mediadoras de la experiencia de dolor más temprana y consistentemente identificada.4,5,8
Los aspectos que la ansiedad comparte con el dolor son numerosos en cuanto a medida, respuestas fisiológicas y tratamiento, resulta en ocasiones, difícil de diferenciar una de otro.9
Los síntomas de ansiedad se reflejan en el paciente que sufre dolor crónico a través de una mayor represión de las emociones, una menor confianza en que su dolor se solucionará en poco tiempo, una mayor percepción de que el dolor supera los propios recursos para hacerle frente, una menor consideración de las consecuencias de las acciones realizadas ante el dolor y una menor utilización de la autoafirmación como estrategia de afrontamiento, así como, se correlaciona significativamente con la intensidad del dolor y la discapacidad crónica.
Diferentes hipótesis explicativas intentan establecer los mecanismos de acción que regulan la relación entre la ansiedad y el dolor crónico. Unas sugieren la influencia de la ansiedad sobre el grado de tensión muscular, perpetuando el impulso nociceptivo al actuar de modo reflejo sobre la zona dolorida, provocando un agravamiento del dolor y generando un círculo vicioso de dolor-ansiedad-tensión-dolor.10,11
Mientras que otras incluyen la ansiedad como parte integral de la reacción de estrés ante el dolor, facilitando la percepción del dolor e incapacidad y reduciendo los niveles de tolerancia.12
Desde el punto de vista experimental la hipótesis que más apoyo ha recibido es la que defiende la idea que la ansiedad provoca un doble efecto sobre el dolor.10,11
Por un lado, la ansiedad influye sobre el grado de tensión muscular de la persona y por otra crea un aumento de la percepción del dolor, ya que disminuye su umbral. De esta forma, la tolerancia al dolor disminuye cuando la persona se encuentra ansiosa. Como consecuencia este dolor aumenta la ansiedad y a su vez la ansiedad aumenta el dolor.13
La ansiedad puede aumentar el dolor mediante la liberación de catecolaminas, sensibilizando periféricamente o estimulando los nocioceptores.13
Se ha observado que el estrés físico, psicológico o el mismo dolor pueden causar frecuentes e intensas contracciones musculares que lo exacerban, bien provocando cambios en la sensibilidad de los mecanoreceptores o bien produciendo isquemia muscular e hipoxia.14,15
En los trastornos musculoesqueléticos el aumento de la tensión muscular provoca un aumento del dolor, lo que a su vez incrementa la ansiedad y así sucesivamente.14,15
Desde la teoría atribucional se define el dolor como una situación de estrés crónico. En esta situación, la ansiedad puede actuar como desencadenante o agravante, partiendo de la percepción que tenga el sujeto de la situación como más o menos nociva y el dolor a su vez constituye un estímulo estresante que perpetua el círculo vicioso dolor-ansiedad-tensión muscular-dolor.16
Los sucesos estresantes disminuyen el umbral de tolerancia al dolor debido a su efecto sobre los estados motivacionales y afectivos del paciente, lo que aumenta la experiencia de dolencia. En este sentido, se sabe que los pacientes con dolor de espalda en comparación con sujetos sanos muestran elevada reactividad en la musculatura paralumbar cuando se enfrentan a estímulos estresores.16
Los autores sugieren que los pacientes con dolor crónico con tendencia a una alta reactividad fisiológica y/o recursos emocionales inadecuados para aliviar el impacto del estrés serán más vulnerables a mostrar reacciones musculares desadaptativas.16
Desde la teoría atencional se hace referencia a la focalización atencional como variable mediadora entre la ansiedad y la percepción del dolor. La focalización se asocia con aumentos de la percepción sobre estados internos que incluyen sensaciones somáticas.17
Las personas ansiosas tienen más dificultades para desviar su atención del dolor, esta atención focalizada puede aumentar su intensidad y generar un círculo vicioso. Se ha observado que las personas que están muy atentas a sus sensaciones corporales puntúan más alto en ansiedad, informan de más áreas de dolor y evalúan este padecimiento como más nocivo. En este sentido, se ha observado que los pacientes que mejor responden al tratamiento son los más hábiles para distraer la atención de su problema.17
Un modelo que ha ganado credibilidad a la hora de explicar la relación ansiedad y dolor crónico es el modelo miedo - dolor crónico - evitación el cual se refiere a que el paciente evita movimientos o actividades diarias por el miedo a padecer dolor.18
De acuerdo con este modelo las vías por las cuales el dolor puede llegar a ser incapacitante son las siguientes:
1) Existen evidencias de que los pensamientos catastróficos (evaluación negativa del dolor y de sus consecuencias) pueden ser un precursor en la relación miedo-dolor.
2) El miedo al dolor se caracteriza por una conducta de huida o evitación de las actividades y movimientos diarios teniendo como resultado una incapacidad funcional.
3) Las conductas de evitación ocurren como anticipación al dolor más que en su respuesta, esta conducta persiste porque existen la creencia de que el dolor es una señal de amenaza para la integridad física.
4) Los largos periodos de tiempo de inactividad física dañan el sistema musculoesquelético y cardiovascular, lo que conlleva al síndrome del desuso. Tal inactividad y evitación también conllevan al retraimiento de refuerzos positivos, lo que a su vez provoca trastornos de humor como irritabilidad, frustración y depresión.
5) La relación dolor-miedo también puede asociarse con aumentos de la reactividad psicofisiológica, cuando la persona se enfrenta a situaciones que son consideradas peligrosas.
La depresión y su relación con el dolor crónico de la espalda
La depresión supone una de las respuestas emocionales más frecuentes asociada al dolor, suscita este tema un considerable interés teórico y clínico por su prevalencia y por la aparición regular de síntomas de dolor en el transcurso de la sintomatología depresiva.13,15,17,19,20
La depresión es un estado emocional que provoca en el organismo que predomine la inhibición psicomotriz e incita a que la persona deprimida no rinda ni psicológica, ni físicamente igual. También provoca serios desajustes en la vida de relación de las personas, predispone a enfermar y disminuye considerablemente la calidad de vida.21
Sin embargo a pesar de todo lo anteriormente expuesto, existe una considerable controversia teórica en la literatura respecto a la especificación de su naturaleza y de los mecanismos que mantienen la relación entre la depresión y el dolor, o sea, que la causa por la cual muchas personas con dolor crónico experimentan depresión no está del todo clara.
La relación entre el dolor crónico y el trastorno depresivo se ha defendido a partir de diferentes hipótesis que han intentado evidenciar determinadas situaciones como:
1) Los pacientes con dolor crónico tienen muchos síntomas neurovegetativos de depresión.
2) Los pacientes deprimidos frecuentemente padecen de dolor.
3) La alta incidencia de alcoholismo y trastornos afectivos en los familiares con dolor crónico.
4) La frecuente aparición de anormalidades neuroendócrinas en los pacientes con dolor crónico, similares a los presentados en la depresión.
5) La presencia de ciertos neurotransmisores (ejemplo, serotonina) están implicados en el dolor y la depresión, condición biológica fundamental para la relación dolor-depresión.
6) La eficacia de antidepresivos en el tratamiento del dolor crónico.
El dolor como expresión de la depresión se le ha denominado comúnmente con los términos depresión enmascarada o equivalente depresivo, términos que hacen referencia a los pacientes que desarrollan al mismo tiempo dolor y depresión e estos casos se considera que el dolor es una forma de representación del trastorno depresivo.17
Sin embrago, los estudios retrospectivos que han examinado si la depresión está asociada con el riesgo a desarrollar dolor, encuentran resultados poco convincentes.
Algunos autores observaron que durante el transcurso de 3 años las personas que en la línea base tenían depresión moderada y severa fueron más propensas a desarrollar dolor de cabeza y de pecho. Sin embargo, también observaron que las personas que en la línea base tenían dolor (en este caso dolor lumbar y dolor abdominal) desarrollaron síntomas depresivos y nuevos dolores.22
Otras investigaciones por su parte encontraron que en un seguimiento de 1 a 8 años en los pacientes con sintomatología depresiva se desarrolló dolor musculo-esquelético.15,23
Ambas investigaciones concluyen, que la presencia de síntomas depresivos en la línea base no es un predictor eficaz en el desarrollo de dolor, sin embargo, el dolor en la línea base es un predictor más consistente para propiciar nuevos dolores y depresión.15,22,23
Si se tiene en cuenta la ambigüedad de los resultados obtenidos por los diferentes estudios surge una nueva hipótesis que parte de que el dolor causa la depresión. Este pensamiento ha obtenido resultados más consistentes. Se ha observado que pacientes con dolor miofacial, de cabeza, lumbar, premenstrual, y los relacionados con enfermedades como el sida y el cáncer, desarrollan síntomas depresivos.24
Aunque no se conoce con certeza qué componentes o dimensiones del dolor desarrollan mayor riesgo de depresión, algunos autores consideran que la intensidad del dolor junto con las limitaciones que este provoca en la vida del paciente son las causa de la depresión.25
Sin embargo, otros autores mencionan que más que la intensidad del dolor es su frecuencia la que determina un mayor riesgo de depresión, sobre todo si el dolor se manifiesta continuamente.16
Tanto la intensidad como la frecuencia conllevan a un deterioro de la calidad de vida del paciente ya que sufre de alteraciones funcionales, las cuales derivan en limitaciones para participar de manera adecuada en las actividades.26,27
Es conocido que el aumento de la actividad reduce los síntomas depresivos y mejora el estado de ánimo. Sin embargo el nivel de actividad por sí solo, no es condición suficiente para reducir los síntomas depresivos. Se han identificado otras variables como la satisfacción y el soporte familiar que pueden influir sobre la intensidad del dolor y los estados emocionales como la depresión y la ansiedad.26,27
Desde la hipótesis de la mediación o el modelo cognitivo-conductual, se destaca que la depresión surge como consecuencia de mediadores o percepciones psicológicas desencadenadas por el dolor.28,29
Enfatizan que además de las conductas instrumentales, las variables cognitivas mediadoras en el desarrollo y mantenimiento de los problemas de salud, relacionándolas con la percepción del impacto del dolor en la vida, el descenso en las actividades instrumentales con el consiguiente resultado de pérdida de refuerzo social, conllevan a la percepción de los sentimientos de pérdida de control y de autoeficacia.30
La creencia del paciente en la imposibilidad de controlar el dolor lleva al modelo de la indefensión aprendida, ya que el sujeto cree que es incapaz de dominarlo, por lo que disminuye su autoestima y sobreviene la depresión. Posteriormente, esta creencia se inserta en un ámbito más amplio, ya que el paciente cree que nadie es capaz de ayudarle.31
Los modelos biológicos sugieren que el dolor crónico y la depresión ocurren de forma simultánea, al estar relacionados por fundamentos biológicos y psicológicos similares, y se basan estos modelos en la consideración de un substrato biológico bioquímico y genético común.
Diversos trabajos destacan la implicación de algunos transmisores comunes como la serotonina, noradrenalina, etc., o la existencia de anormalidades en la cantidad, volumen o tasa de catecolaminas y de opiáceos endógenos (B-endorfina) en la aparición de ambos, o el papel ambivalente de la serotonina por su implicación en la regulación del estímulo nociceptivo y como substrato biológico de la depresión.32-36
Dentro de estos estudios se destaca el modelo neurobiológico, que señala que la depresión influye en la transmisión sensorial del dolor a través de una mayor focalización somática, que activa las neuronas facilitadoras del dolor y considera que la depresión incrementa la tendencia a interpretar las sensaciones corporales de forma más amenazante, alterando los aspectos evaluativos y afectivos.37
Ira-hostilidad y su relación con el dolor crónico de la espalda
Habitualmente la ira se considera un concepto más básico que la hostilidad y la agresión. Según Tobal,38 el concepto de ira se refiere, generalmente, a un estado o condición emocional psicobiológico displacentero que consiste en sentimientos de intensidad variable desde la ligera irritación o enfado hasta furia y rabia intensas acompañadas por la activación de los procesos neuroendocrinos y la excitación del sistema nervioso autónomo.38
Por su parte, Spielberger define la ira como un estado emocional caracterizado por sentimientos de enojo o enfado de intensidad variable.38
La ira ha sido la emoción negativa más ampliamente observada en el dolor crónico pero de forma paradójica la menos estudiada, se destaca su influencia negativa en la adaptación de los pacientes ya que suele estar asociada a la valoración cognitiva del dolor.39
La propia frustración frente a la enfermedad crónica, las quejas somáticas persistentes, la escasa información sobre la etiología del dolor, acompañado todo ello de repetidos fracasos terapéuticos, aumentan la probabilidad de que los pacientes experimenten estados emocionales de ira asociados, como una respuesta natural al dolor.39
Al igual que sucede con la ansiedad y la depresión, se han planteado diversas hipótesis o modelos explicativos que intentan asociar la ira con el dolor crónico.
El modelo psicodinámico sugiere que los sentimientos de ira intensos reprimidos o no expresados puedan manifestarse en forma de dolor, afectando a su intensidad, aversividad y conductas manifiestas, así como, el incremento de las emociones negativas.40,41
Los modelos psicobiológicos enfatizan en la internalización o incapacidad para expresar la ira como un aspecto especialmente relevante en la perpetuación del dolor, que afecta la capacidad del sistema nervioso central para poner en marcha el sistema de opiáceos endógenos (endorfinas, encefalinas), que incrementan la sensibilidad al dolor, reduciendo la tolerancia y favoreciendo la probabilidad del desarrollo de un dolor persistente.40,41
Algunas hipótesis señalan cambios en el sistema inmunológico como resultado del dolor crónico y la ira asociada, argumentando que el bloqueo de esta y otras emociones negativas asociadas al dolor pueden desactivar la producción de opiáceos endógenos y células “asesinas naturales”, que reducen las defensas naturales del organismo contra la enfermedad, el dolor y la depresión.40,41
En contraposición a estas hipótesis, otros consideran que los estados de irritabilidad y/o hostilidad frecuentes en pacientes con dolor crónico, son un reflejo o consecuencia de los episodios recurrentes de dolor y/o de su prolongada historia. Algunos estudios sugieren que la hostilidad, en especial la hostilidad clínica (caracterizada por ira, resentimiento y suspicacia), suele ir asociada a una serie de hábitos insanos como la ausencia de ejercicio físico, alimentación inapropiada y el abuso de sustancias.40,41
Algunos resultados de la investigación psicológica sobre los factores de riesgo emocional en pacientes con dolor crónico de la espalda
Las terapias psicológicas constituyen una necesidad para los pacientes que sufren de dolor crónico de la espalda, pues estas permiten identificar los factores psicosociales que pueden estar influyendo en la experiencia de dolor y en su impacto en el estado de salud de la persona. Ayudan además a mejorar el estado clínico del enfermo, el enfrentamiento a la enfermedad y a contrarrestar las emociones negativas que surgen como resultado de la experiencia de dolor.
Un estudio realizado en el hospital Dr. Gustavo Aldereguía Lima en pacientes portadores de dolor crónico de la espalda42 se encontraron los resultados que aparecen a continuación. (Tabla 1).
La ansiedad como rasgo de la personalidad se evaluó con el Inventario de ansiedad rasgo y estado y se corroboró que los sujetos presentaron alta ansiedad como rasgo de su personalidad (70,7 %), seguida de la ansiedad media (29,3). Como dato significativo se obtuvo que ningún sujeto de la investigación resultara con la categoría baja ansiedad como rasgo de la personalidad.
La depresión como rasgo de la personalidad se evaluó por medio del Inventario de depresión rasgo y estado, predominó la depresión media (43,9 %), seguida de la depresión alta (39,0 %) y solo (17,1 %) no presentó depresión como rasgo de la personalidad.
La ira-hostilidad se evaluó como un rasgo de la personalidad y se hizo por medio del Inventario de expresión ira estado – rasgo, se obtuvo como resultado que el mayor porciento de pacientes presentó una ira nula (48,8 %), seguida de la ira baja (36,6 %) y como dato a destacar, de los pacientes de estudio solo (4,9 %) manifestaban como rasgo personológico un alto componente iracundo. (Tabla 2).
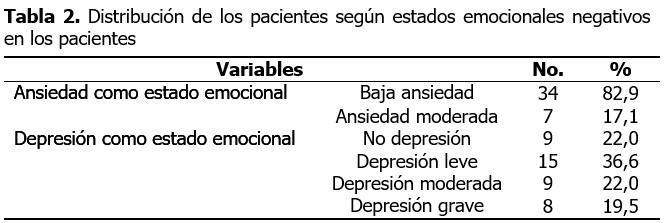
La ansiedad como una emoción negativa se evaluó mediante la Escala de ansiedad patológica (EAP) en su forma A, prevalecieron los pacientes con baja ansiedad (82,9 %), seguidos por la ansiedad moderada (17,1 %) y paradójicamente a lo referido por la literatura científica, no se identificaron sujetos con alta ansiedad como manifestación psicopatológica.
La depresión como estado emocional negativo se evaluó a través del Test de Zung y Conde, predominó la depresión leve (36,6 %). La depresión moderada y la no depresión presentaron valores similares (22,0 %) y el (19 %) presentó una depresión grave.
Los pacientes con dolor crónico de la espalda coexistieron emociones negativas, aspectos psicológicos que pudieron haber incidido en la presencia y características clínicas del dolor.
CONCLUSIONES
Con miras a mejorar la calidad asistencial en la prevención, diagnóstico, tratamiento y rehabilitación del dolor crónico de la espalda se hace necesario fomentar la multidiciplinariedad con el fin de establecer vías adecuadas para la intervención de esta problemática de salud.
La comunidad científica no debe desestimar el papel de las emociones negativas en la aparición, desencadenamiento o empeoramiento del dolor crónico de la espalda.
REFERENCIAS BIBLIOGRÁFICAS
- Martín M, García JC, Grau JA. Aspectos psicológicos en el dolor. En: García M, Díaz JA. Psicología y práctica profesional de enfermería. La Habana: ECIMED; 2011: p. 353-91 [Buscar en Google Scholar]
- Torralba A, Miquel A, Darba J. Situación actual del dolor crónico en España: iniciativa "Pain Proposal”. Rev Soc Esp Dolor [revista en Internet]. 2014 [citado 26 Oct 2015];21(1):[aprox. 9p]. Disponible en: http://scielo.isciii.es/scielo.phpscript=sciarttext&pid=S113480462014000100003&lng=es&nrm=iso&tlng=es [Buscar en Google Scholar]
- García JA, Valdés LG, Martínez JC, Pedroso MI. Epidemiología del dolor de espalda bajo. Invest Medicoquir [revista en Internet]. 2014 [citado 14 Nov 2015];6(1):[aprox. 14p]. Disponible en: http://www.revcimeq.sld.cu/index.php/imq/article/download/275/365 [Buscar en Google Scholar]
- Velázquez I, Muñoz M, Sánchez M, Zenner A, Velázquez L. Trastornos del sueño e incidencia de ansiedad y depresión en pacientes con dolor crónico no maligno tratados con opioides potentes. Rev Soc Esp Dolor [revista en Internet]. 2012 [citado 28 Ene 2015];19(2):[aprox. 9p]. Disponible en: http://scielo.isciii.es/scielo.php?pid=S113480462012000200002&script=sci_arttext [Buscar en Google Scholar]
- Castro AM, Gili M, Aguilar JL, Pélaez R, Roca M. Sueño y depresión en una muestra de pacientes con dolor crónico. Rev Soc Esp Dolor [revista en Internet]. 2014 [citado 23 Oct 2015];21(6):[aprox. 9p]. Disponible en: http://scielo.isciii.es/scielo.php?pid=S1134-80462014000600002&script=sci_arttext [Buscar en Google Scholar]
- Rodríguez T. Factores emocionales en el abordaje de las enfermedades cardiovasculares. Valoración actualizada desde la Psicocardiología. Revista Finlay [revista en Internet]. 2012 [citado 21 Jun 2017];2(3):[aprox. 12p]. Disponible en: http://revfinlay.sld.cu/index.php/finlay/article/view/132 [Buscar en Google Scholar]
- Spielberger CD. Anxiety: Current Trends in Theory and Research. Academic Press. 1972; [Buscar en Google Scholar]
- Gregori J. Evaluación e intervención psicológica en pacientes con lumbalgia crónica atendidos en el hospital Arnau de Vilanova (Valencia) [Internet]. Castelló de la Plana: Universitat Jaume; 2014 [citado 14 Jun 2017]. Disponible en: http://repositori.uji.es/xmlui/handle/10234/97602 [Buscar en Google Scholar]
- Aliaga J, Nebreda C, Ojeda A, Molà O, Galván J. Estudio observacional para conocer el perfil de los pacientes con dolor crónico musculoesquelético en tratamiento con la combinación de Tramadol 37,5 mg/Paracetamol 325 mg o Paracetamol 1 g o Metamizol 575 mg (estudio PROFILE). Rev Soc Esp Dolor [revista en Internet]. 2013 [citado 15 Jun 2015];20(3):[aprox. 8p]. Disponible en: http://dx.doi.org/10.4321/S1134-80462013000300004 [Buscar en Google Scholar]
- Truyols MM, Pérez J, Medinas MM, Palmer A, Sesé A. Aspectos psicológicos relevantes en el estudio y el tratamiento del dolor crónico. Clínica y Salud [revista en Internet]. 2008 [citado 26 Oct 2015];19(3):[aprox. 9p]. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-52742008000300003&lng=es&nrm=iso&tlng=es [Buscar en Google Scholar]
- Rodríguez A. Revisión de Factores Psicológicos y Estrategias para el Manejo del Dolor Crónico Lumbar desde Diferentes Modelos Teóricos. Revista El Dolor [revista en Internet]. 2014 [citado 16 Oct 2015];62(1):[aprox. 10p]. Disponible en: http://www.ached.cl/canalcientífico/revistaeldolordetalle2.php?id=206 [Buscar en Google Scholar]
- Moix JM, Zhao Y, Cao J. Equilibrium-reduced density matrix formulation: Influence of noise, disorder, and temperature on localization in excitonic systems. Physical Review B [revista en Internet]. 2012 [citado 23 Abr 2017];85(11):[aprox. 10p]. Disponible en: https://journals.aps.org/prb/abstract/10.1103/PhysRevB.85.115412 [Buscar en Google Scholar]
- Sánchez PT, Sánchez JM, de Lamo M, Peiró G. Psicobioquímica (Estrés, Ansiedad y Depresión) en Fibromialgia. CM Psicobioquímica [revista en Internet]. 2014 [citado 2 Jun 2017];3(1):[aprox. 21p]. Disponible en: https://www.Researchgate.net/profile/Pedro_SANCHEZ/publication/268744095_PSICOBIOQUIMICA_ESTRES_ANSIEDAD_Y_DEPRESION_EN_FIBROMIALGIA/links/5474b1660cf29afed60f9306.pdf [Buscar en Google Scholar]
- León M, Fornés J. Estrés psicológico y problemática musculoesquelética. Revisión sistemática. Enferm Glob [revista en Internet]. 2015 [citado 14 Mar 2017];14(38):[aprox. 12p]. Disponible en: http://scielo.isciii.es/scielo.php?script=sciarttext&pid=S169561412015000200015&lng=es&nrm=iso&tlng=es [Buscar en Google Scholar]
- Sánchez PT. Fibromialgia: relación entre el estrés crónico, depresión, procesos inflamatorios y dolor [Internet]. Valencia: Universidad de Valencia; 2015 [citado 14 Ene 2017]. Disponible en: http://roderic.uv.es/handle/10550/49626 [Buscar en Google Scholar]
- Casado MI, Urbano MP. Emociones negativas y dolor crónico. Ansiedad y Estrés [revista en Internet]. 2001 [citado 14 Nov 2015];7(2-3):[aprox. 8p]. Disponible en: http://europa.sim.ucm.es/compludoc/AA?articuloId=184822 [Buscar en Google Scholar]
- Barros E, Quintans L, Porto B, Caetano J, Rigoldi L. Evaluación de los síntomas de ansiedad y depresión en fibromiálgicos. Rev esc enferm USP [revista en Internet]. 2012 [citado 14 Jun 2017];46(3):[aprox. 6p]. Disponible en: http://www.scielo.br/scielo.php?pid=S008062342012000300009&script=sci_arttext&tlng=es [Buscar en Google Scholar]
- González M. Dolor crónico y psicología: actualización. Rev Med Clin Condes [revista en Internet]. 2014 [citado 16 Ene 2017];25(4):[aprox. 10p]. Disponible en: http://www.sciencedirect.com/science/article/pii/S0716864014700811 [Buscar en Google Scholar]
- Chang MH, Hsu JW, Huang KL, Su TP, Bai YM, Li CT, et al. Bidirectional association between depression and fibromyalgia syndrome: a nationwide longitudinal study. J Pain. 2015;16(9):895-902 [Buscar en Google Scholar]
- Reme SE, Lie SA, Eriksen HR. Are 2 questions enough to screen for depression and anxiety in patients with chronic low back pain?. Spine. 2014;39(7):455-62 [Buscar en Google Scholar]
- Cano A, Salguero JM, Wood CM, Dongil E, Latorre JM. La depresión en atención primaria: prevalencia, diagnóstico tratamiento. Papeles del Psicólogo [revista en Internet]. 2012 [citado 3 Mar 2017];33(1):[aprox. 6p]. Disponible en: https://www.researchgate.net/publication/230577077_La_depresion_en_Atencion_Primaria_prevalencia_diagnostico_y_tratamiento_Depression_in_Primary_Care_Prevalence_Diagnosis_and_Treatment [Buscar en Google Scholar]
- Alvarado JG, Montenegro KA. Asociación entre depresión-ansiedad y el síndrome de fibromialgia en 3 centros asistenciales del distrito de Chiclayo [Internet]. Perú: Universidad Católica Santo Toribio de Mogrovejo; 2013 [citado 14 Jun 2017]. Disponible en: http://tesis.usat.edu.pe/handle/usat/291 [Buscar en Google Scholar]
- Álvarez M. Rasgos psicológicos y percepción del dolor en pacientes con fibromialgia [Internet]. Oviedo: Universidad de Oviedo; 2016 [citado 1 Jun 2017]. Disponible en: http://dspace.sheol.uniovi.es/dspace/handle/10651/38498 [Buscar en Google Scholar]
- Fitzcharles MA, Ste-Marie PA, Goldenberg DL, Pereira JX, Abbey S, Choniere M, et al. 2012 Canadian Guidelines for the diagnosis and management of fibromyalgia syndrome: Executive summary. Pain Res Manag. 2013;18(3):119-26 [Buscar en Google Scholar]
- Anke A, Damsgard E, Roe C. Life satisfaction in subjects with long-term musculoskeletal pain in relation to pain intensity, pain distribution and copying. J Rehabil Med. 2013;45(3):277-85 [Buscar en Google Scholar]
- Cubillos F, Correa G, Cerda J. Impacto del Dolor en la Calidad de Vida del Lesionado Medular. Revista El Dolor [revista en Internet]. 2012 [citado 14 Mar 2017];58(21):[aprox. 6p]. Disponible en: http://www.ached.cl/upfiles/revistas/documentos/52b36e817d2c7original_impacto.pdf [Buscar en Google Scholar]
- Uguz F, Kucuk A, Cicek E, Kayhan F, Salli A, Guncu H, et al. Quality of life in rheumatological patients: The impact of personality disorders. Int J Psychiatry Med. 2015;49(3):199-20 [Buscar en Google Scholar]
- Rosales M, Martini G, De Alessandro S, Koutsovitis F, Colombo F, Donatti MC, et al. Dolor Crónico: el rol de la terapia cognitivo conductual en el tratamiento combinado [Internet]. Buenos Aires: Universidad de Buenos Aires; 2014 [citado 25 Nov 2015]. Disponible en: http://www.aacademica.org/000-035/196 [Buscar en Google Scholar]
- Williams AC, Eccleston C, Morley S. Psychological therapies for the management of chronic pain (excluding headache) in adults. Cochrane Database Syst Rev. 2012;11(1):7407 [Buscar en Google Scholar]
- Bartolomé SB. Valoración y análisis de las estrategias de afrontamiento de los enfermos oncológicos con dolor crónico. Rev Enferm [revista en Internet]. 2014 [citado 2 Feb 2017];6(2):[aprox. 11p]. Disponible en: http://www.revistaenfermeriacyl.com/index.php/revistaenfermeriacyl/article/view/132 [Buscar en Google Scholar]
- Stephen B, Mahon MC, Kolzenburg M, Trocey I, Turk DC. The Cognitive-Behavioral Approach to Pain Management. Wall and Melzacks. Textbook of Pain [Internet]. Washington D.C: Pain American Psychological Association; 2013 [citado 12 Feb 2017]. Disponible en: http://books.google.com/books?hl=es&lr=&id=ok0_jIJ0w_wC&oi=fnd&pg=PP1&dq=31 Stephen B, Mahon MC, Kolzenburg M, Trocey I, Turk D C. The CognitiveBehavioral Approach to Pain Management. Wall and Melzacks. Textbook of Pain. 2013; 42: 592-602.&ots=HhEDAnvGDJ&sig=_EXSd69tjsHskgJcrcVsX0T-lO4 [Buscar en Google Scholar]
- Dedovic K, Ngiam J. The cortisol awakening response and major depression: examining the evidence. Neuropsychiatr Dis Treat. 2015;11(1):1181-9 [Buscar en Google Scholar]
- Generaal E, Vogelzangs N, Macfarlane GJ, Geenen R, Smit JH, Penninx BW, et al. Reduced hypothalamic-pituitary-adrenal axis activity in chronic multi-site musculoskeletal pain: partly masked by depressive and anxiety disorders. BMC Musculoskelet Disord. 2014;15(1):227 [Buscar en Google Scholar]
- Hiles SA, Baker AL, De Malmanche T, Attia J. A meta-analysis of differences in IL6 and IL-10 between people with and without depression: Exploring the causes of heterogeneity. Brain Behav Immun. 2012;26(7):1180-8 [Buscar en Google Scholar]
- Horowitz MA, Zunszain PA. Neuroimmune and neuroendocrine abnormalities in depression: two sides of the same coin. Ann N Y Acad Sci. 2015;1351(1):68-79 [Buscar en Google Scholar]
- Lamers F, Vogelzangs N, Merikangas KR, de Jonge P, Beekman AT, Penninx BW. Evidence for a differential role of HPA-axis function, inflammation and metabolic syndrome in melancholic versus atypical depression. Mol Psychiatry. 2013;18(6):692-9 [Buscar en Google Scholar]
- Palazidou E. The neurobiology of depression. Br Med Bull. 2012;101(1):127-45 [Buscar en Google Scholar]
- Tobal M, Casado JJ, Cano Ml, Spielberger A. El estudio de la ira en los trastornos cardiovasculares mediante el empleo del Inventario de expresión de la ira-estado-rasgo. Ansiedad y Estrés [revista en Internet]. 1997 [citado 2 Jun 2017];3(1):[aprox. 4p]. Disponible en: http://europa.sim.ucm.es/compludoc/AA?articuloId=255650 [Buscar en Google Scholar]
- De Laire X, Rodríguez A, Rodríguez J. Descripción dimensional de rasgos de personalidad en mujeres con diagnóstico médico de fibromialgia. Revista de Psicología GEPU [revista en Internet]. 2012 [citado 8 Mar 2017];3(2):[aprox. 10p]. Disponible en: http://www.ascofapsi.org.co/wp/wp-content/uploads/2013/10/Revista-de-Psicología-GEPU-3-2.pdf#page=15 [Buscar en Google Scholar]
- Jiménez RA. Cómo afecta el dolor crónico en la sexualidad. Evaluación de la Afectividad [Internet]. Almería: Universidad de Almería; 2013 [citado 6 Jun 2017]. Disponible en: http://repositorio.ual.es/bitstream/handle/10835/2364/Trabajo.pdf?sequence=1 [Buscar en Google Scholar]
- Berrios A. Factores de personalidad, estrés y experiencia de ira en el surgimiento de sintomatología musculoesquelética (cuello, lumbalgia y miembros superiores) en diferentes contextos laborales de Nicaragua. Madrid: Universidad Autónoma de Madrid; 2012 [citado 13 Abr 2017]. Disponible en: https://repositorio.uam.es/bitstream/handle/10486/11169/55789_berrios_alberto.pdf?sequence=1 [Buscar en Google Scholar]
- Pomares AJ, Rodríguez T, Pomares JA. Variables psicológicas y clínicas presentes en pacientes portadores de dolor crónico de espalda. Revista Finlay [revista en Internet]. 2016 [citado 15 Jun 2017];6(1):[aprox. 9p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sciarttext&pid=S2221-24342016000100007 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129