Artículos originales
Sobrevida postquirúrgica del carcinoma de pulmón de células no pequeñas en estadio I
Post Surgical Survival for Stage I Non-Small Cell Lung Cancer
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2011-10-01 03:10:26
Aprobado: 2011-10-26 12:00:06
Correspondencia: Andy Rocha Quintana. Policlínico Área II. Cienfuegos. andyrochaquin@yahoo.es
RESUMEN
Fundamento: En el pronóstico del carcinoma de pulmón, es importante el diagnóstico durante los estadios iniciales, por la elevada sobrevida postquirúrgica que suele obtenerse.
Objetivo: Caracterizar la sobrevida del carcinoma de pulmón de células no pequeñas en estadio I luego de tratamiento quirúrgico.
Métodos: Estudio observacional, analítico y longitudinal, de pacientes operados de carcinoma de pulmón de células no pequeñas en estadio I, durante el período de 1982 a 1997 (33 pacientes), en el Hospital Gustavo Aldereguía Lima, de Cienfuegos, y seguidos durante 10 años en dependencia de la sobrevida alcanzada individualmente. Fueron analizadas las variables edad, sexo, localización, histología y estadio del tumor, tipo de operación, sobrevida postquirúrgica a 1, 5 y 10 años.
Resultados: Predominó el sexo masculino y la edad media fue 60,2 años. La sobrevida a los 5 años fue 69,7 % y a los 10 años de 48,5 %. Predominó el carcinoma epidermoide, siendo el carcinoma de células gigantes el de mejor pronóstico a los 5 años. La localización lobular del tumor presentó una mayor sobrevida a los 5 años sobre la hiliar, pero esta proporción se invirtió a los 10 años y más. El estadio Ia fue el de mejor probabilidad de sobrevida.
Conclusiones: La mayoría de los pacientes son diagnosticados ya en etapas avanzadas de la enfermedad, donde ya el tratamiento quirúrgico ofrece esperanzas de sobrevida muy escasas. Por lo tanto, es necesario hacer énfasis en la profilaxis y diagnóstico oportuno como única solución a este flagelo de la humanidad.
Palabras clave: carcinoma de pulmón de células no pequeñas; análisis de supervivencia; cirugía general
ABSTRACT
Objective: To characterize the survival of stage I non-small cell lung cancer after surgical treatment.
Methods: An observational, analytical and longitudinal study of patients who underwent surgery for stage I non-small cell lung cancer from 1982 to 1997 (33 patients) at the Gustavo Aldereguía Lima Hospital of Cienfuegos was conducted. The patients received follow up for 10 years depending on their individual survival. The following variables were analyzed: age; sex; tumor’s location, histology and stage; type of surgery and post surgical survival at 1, 5 and 10 years.
Results: Males were predominant. Average age was 60.2 years. The survival at 5 years was of 69.7% and of 48.5% at 10 years. Squamous cell carcinoma predominated. Giant cell carcinoma had the best 5-years prognosis. Lobar location of the tumor showed an increased survival at 5 years over hilar location. Nevertheless, this proportion was inverted for 10-years survival and more. Stage I had the best probabilities of survival.
Conclusions: Most patients are diagnosed in advanced stages of the disease, where surgical treatment offers very low survival chances. Therefore, it is necessary to emphasize prophylaxis and early diagnosis as the only possible solution to this scourge of mankind
Key words: carcinoma, non-small-cell lung; survival analysis; general surgery
INTRODUCCIÓN
El cáncer de pulmón (CP) es la neoplasia maligna más común desde 1985,1-4 y de mayores tasas de mortalidad en todo el mundo,2,4-10 siendo la principal causa de muerte por cáncer en Estados Unidos,3,11,12 donde se diagnostican alrededor de 215 000 nuevos casos cada año,13 con una incidencia creciente en mujeres desde las últimas dos décadas.1,6,11 En Cuba ocupa el primer lugar entre los cánceres que afectan al sexo masculino y el tercer lugar de los que afectan al femenino.14
En el pulmón pueden originarse una serie de tumores benignos y malignos, pero la inmensa mayoría (90-95 %) son carcinomas broncógenos. Aproximadamente el 5 % son carcinoides bronquiales y del 2 al 5 % son tumores mesenquimales y de tipo diverso. El término broncógeno indica que el origen de estos tumores es el epitelio bronquial (y a veces el bronquiolar).15
Existen dos categorías de cáncer pulmonar clínicamente importantes considerando el origen y el comportamiento de las células cancerosas: 1) cáncer pulmonar de células pequeñas y 2) cáncer pulmonar de células no pequeñas.15 El primero (también llamado carcinoma de células en avena) representa, aproximadamente, del 15 al 20 % de los cánceres pulmonares y es de comportamiento muy agresivo.2,13,16 El segundo constituye, aproximadamente, del 80 al 85 % de los tipos de cáncer pulmonar.5,7-9,12,16,17
El adenocarcinoma y el carcinoma de células escamosas (epidermoide) son el tipo de cáncer más frecuente del grupo de cánceres de células no pequeñas, y el curso clínico de ambos es similar.3,4,16,18,19 Más aún, la etiología del carcinoma epidermoide se asocia íntimamente con el tabaquismo,10 mientras que la del adenocarcinoma aún no está clara, aunque algunos estudios lo asocian a la terapia hormonal sustitutiva en mujeres.11
El desarrollo de métodos de detección temprana de cáncer pulmonar, como la citología del esputo, radiografía de tórax, tomografía de tórax, broncoscopía de fluorescencia y marcadores moleculares de malignidad, no han resuelto del todo la expectativa de diagnóstico precoz.12,16,20,21 Una de las rutas actuales de investigación se centra en la actividad de los telómeros, mostrando ser una herramienta complementaria y valiosa para su detección oportuna; además, se ha sugerido que la telomerasa pudiera ser válida en el tratamiento del cáncer.22
Una vez diagnosticado el CP, se estima una sobrevida de cinco años en el 8-14 % de los casos.2,8 La clave del tratamiento con intención curativa en los carcinomas de pulmón de células no pequeñas (CPCNP) es la extirpación quirúrgica, para los estadios tempranos I, II y IIIA,4,9,13,16,20,21 mostrando una recurrencia en 25 a 50 % de los casos y una sobrevida a los 5 años de 60 a 70 %.16,17,20,23 Pero solo el 30 % de los pacientes son tributarios de tratamiento quirúrgico,9,12,24 y no todos los tumores que son resecados tienen el mismo pronóstico, en especial los que se encuentran en estadio IIIA.23
Quizás por lo difícil del diagnóstico del CP en estadios tempranos de la enfermedad, la gran mayoría de los estudios se refieren a esta temática incluyendo todos los estadios,4 no particularizando en los estadios tempranos por contar con una muestra pequeña, siendo estos los más determinantes para el pronóstico por la elevada sobrevida luego del tratamiento quirúrgico. El objetivo de esta investigación es caracterizar la sobrevida postquirúrgica del CPCNP en estadio I en la provincia de Cienfuegos durante el período 1997-2007.
MÉTODOS
Se realizó un estudio observacional, analítico y longitudinal, que incluyó el total de pacientes operados de CPCNP en estadio I durante el período de 1982 a 1997 en el Hospital General Universitario Dr. Gustavo Aldereguía Lima, de Cienfuegos, los cuales fueron seguidos en consulta por un período de 10 años a partir de la intervención quirúrgica en dependencia de la sobrevida alcanzada individualmente.
El universo quedó constituido por 33 pacientes, trabajándose con la totalidad de ellos, los cuales fueron sometidos solamente a tratamiento quirúrgico. Se incluyeron en este estudio las variables edad, sexo, localización, histología y estadio del tumor, tipo de operación, sobrevida a 1, 5 y 10 años de realizada la cirugía.
Se respetaron los principios éticos al trabajar con los pacientes, ya que todos estuvieron de acuerdo en participar en dicha investigación, tanto en el procedimiento quirúrgico como en el seguimiento posterior por consulta.
Los datos se obtuvieron de una base de datos confeccionada por los cirujanos que participaron en cada una de las operaciones realizadas y que posteriormente le dieron seguimiento por consulta a cada paciente. Con la información obtenida se elaboró una única base de datos en el procesador estadístico SPSS versión 12.0.
Los resultados obtenidos se muestran en tablas y gráficos; para el análisis descriptivo se utilizaron porcentajes, media aritmética, mediana, moda y distribución estándar.
Para el análisis de la función de supervivencia se aplicaron las tablas de mortalidad y gráficos de Kaplan - Meier. Se aplicaron pruebas estadísticas como Shapiro - Wilk para comprobar la distribución normal de la muestra y la Prueba T para muestras independientes.
RESULTADOS
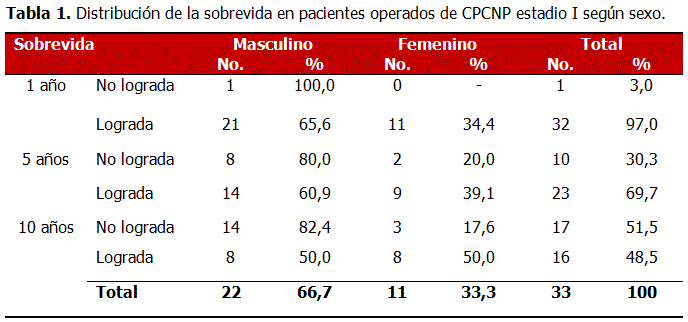
Se pudo apreciar un predominio del sexo masculino en la muestra, para un 66,7 % y una disminución de la sobrevida en los tres períodos analizados, alcanzando los 5 años el 69,7 % de los casos y los 10 el 48,5 %. (Tabla 1).
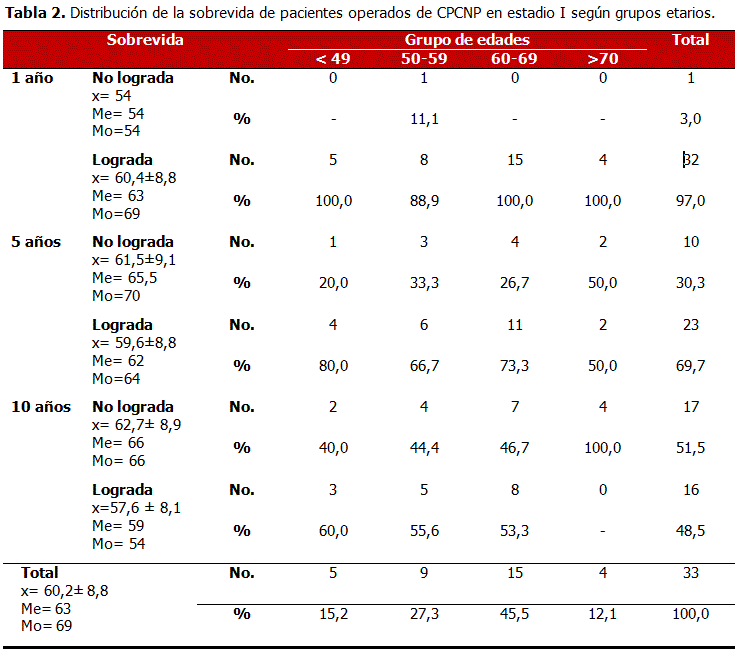
La mayoría de los pacientes operados excedían los 60 años de edad, con una media aritmética general de 60,2 años. Ninguno de los pacientes mayores de 70 años logró sobrevivir más de 10 años luego de la operación. Más del 70 % de los pacientes comprendidos entre 60 y 69 años lograron sobrevivir a los 5 años. El grupo que logró una sobrevida mayor a los 10 años fue el de menores de 49 años de edad (60 %). (Tabla 2)
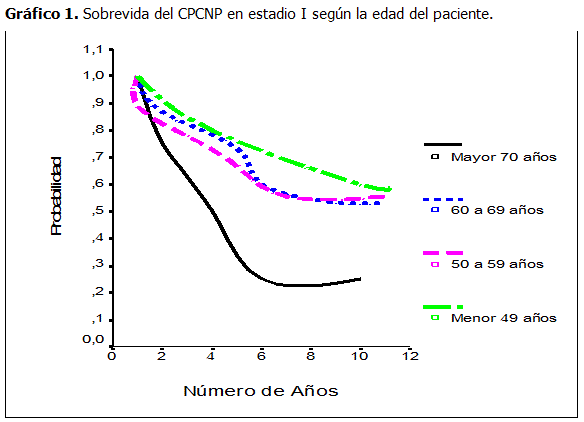
La probabilidad de supervivencia fue menor en el grupo de 70 años y más, los pacientes menores de 49 años presentaron cifras de supervivencia muy elevadas en relación con el resto, donde gráficamente llama la atención que a los 10 años de operación de cada 10 pacientes 6 estaban vivos, como se muestra en el gráfico 1.
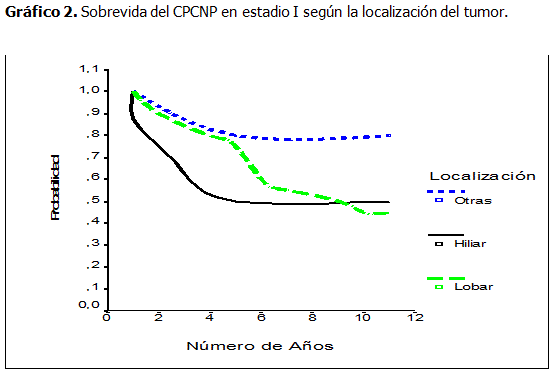
En cuanto a la localización del tumor, se pudo observar que los desarrollados a expensas de los lóbulos presentaron una mayor sobrevida a los 5 años, pero esta proporción se invirtió a los 10 años y más. (Gráfico 2).
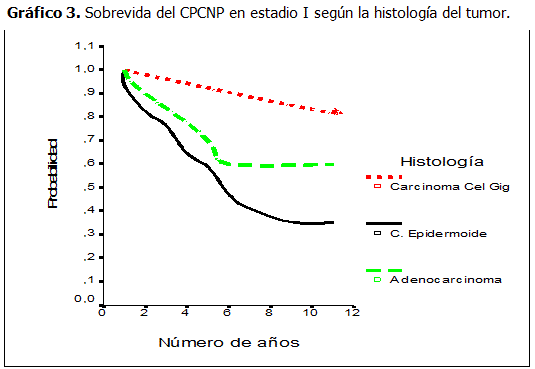
El CPCNP de peor pronóstico fue el carcinoma epidermoide, pero a los 5 años aún exhibió una sobrevida superior al 50 %. (Gráfico 3)
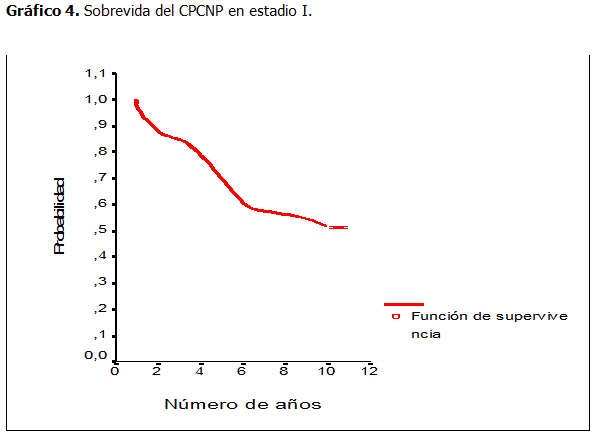
En general, la función de supervivencia para el CPCNP fue superior al 73 % a los 5 años y superior al 45 % a los 10 años de operado. (Gráfico 4)
DISCUSIÓN
Si bien no es posible prometer curación a pacientes portadores de CPCNP en cualquiera des sus fases, no cabe duda de que en estadios tempranos las posibilidades de curación son claramente mayores.
En varios estudios realizados en diferentes partes del mundo, donde los pacientes pertenecían al estadio I, se ha obtenido una sobrevida a los 5 años de alrededor del 40 % pos tratamiento quirúrgico,4,13 lo que contrasta con los resultados obtenidos en el presente trabajo, donde se obtuvieron cifras superiores en el intervalo de tiempo estudiado.
Según el estadio, algunas investigaciones reflejan una sobrevida de alrededor del 67 % y 57 % para el Ia y el Ib respectivamente,16,25 pero en este estudio estas cifras no se comportan así, sino con valores superiores.
Otros autores afirman que la sobrevida pos resección quirúrgica (lobectomía) en series numerosas para el mismo estadio, varía si se trata de T1 y T2, 63 % para el primero y 49 % para el segundo. Sin dudas, en la mayoría de las recomendaciones publicadas existen menos controversias que con respecto a estadios más avanzados.4,26
No existen, hasta ahora, estudios randomizados que comparen la cirugía y otras modalidades terapéuticas. Sin embargo, combinaciones de quimioterapia, tanto neoadyuvante como adyuvante, no han demostrado grandes beneficios en la sobrevida, al menos en estadios tempranos de la enfermedad,1,2,12,16 en los cuales sí se ha comprobado la efectividad de la radioterapia estereotáctica.21 Los resultados anteriormente expuestos ofrecen la misma sobrevida a los 5 años para las neumonectomías y las lobectomías, pero a partir de ese tiempo la primera comienza a mostrar una sobrevida muy inferior a la segunda hasta que al cabo de los diez años se hace significativamente inferior.
Los procedimientos quirúrgicos para resecciones anatómicas requieren disección y división vascular-bronquial del hilio pulmonar, con lo cual se remueve toda la estructura vascular y linfática correspondiente a la unidad resecada (lóbulo o todo el pulmón). Una resección menor significa una operación no anatómica de la porción del parénquima conteniendo el tumor. Estos procedimientos “menores” implican dividir parénquima pulmonar donde comparten vasculatura, linfáticos y bronquios con el parénquima que quedará, lo que implica riesgos de recidivas locales, por lo que se emplean más en pacientes considerados de alto riesgo para procedimientos más invasivos.16
En la actualidad, la lobectomía con disección de nódulos linfáticos es considerada la mejor opción para resecciones quirúrgicas de tumores torácicos. Sin embargo, los avances en la cirugía torácica han ido encaminados a minimizar las resecciones quirúrgicas invasivas con el uso de la toracoscopía, y con el advenimiento de la fibra óptica ha venido tomando más popularidad la cirugía torácica video-asistida y robótico-asistida,16,17,26 con buenos resultados en estadio I del CPCNP, pero existen insuficientes datos, hasta el momento, para recomendar este tipo de procedimiento como alternativa a técnicas convencionales.17,26
En este estudio los resultados ofrecen una mejor sobrevida a los 5 años para pacientes donde la tumoración se localizó en región lobular, pero a los 10 años esta relación se invierte, quizás debido a que en esta región anatómica se realiza intercambio de gases y al ser extirpada se reduce el área de intercambio, lo que resulta perjudicial para el individuo pasados unos 10 años, donde los propios cambios del envejecimiento provoquen la fibrosis y enfisema de algunas zonas del pulmón. De esta manera el organismo queda desprovisto de un área con la que contaba para su intercambio gaseoso. Es válido recordar que la edad media de estos pacientes en el momento del acto quirúrgico oscilaba alrededor de los 60 años.
Aunque en la literatura revisada no se aborda el tema ampliamente y muchas de las variables aquí estudiadas no encontraron patrón de comparación, se puede señalar que los presentes resultados son alentadores en relación con otros centros hospitalarios, incluso de institutos especializados en Oncología. Pero para reunir una muestra significativa con la especificidad de la entidad nosológica a estudiar, fue necesario recoger los datos de 15 años de trabajo, lo que muestra que la mayoría de los pacientes son diagnosticados ya en etapas avanzadas de la enfermedad, donde el tratamiento quirúrgico ofrece esperanzas de sobrevida muy escasas. Por lo tanto, es necesario hacer énfasis en la profilaxis y en el diagnóstico oportuno como única solución a este flagelo de la humanidad.
REFERENCIAS BIBLIOGRÁFICAS
- Manegold C, Thatcher N. Survival improvement in thoracic cancer: progress from the last decade and beyond. Lung Cancer. 2007;57 Suppl 2:3-5 [Buscar en Google Scholar]
- Mountzios G, Dimopoulos MA, Soria JC, Sanoudou D, Papadimitriou CA. Histopathologic and genetic alterations as predictors of response to treatment and survival in lung cancer: A review of published data. Crit Rev Oncol Hematol. 2010;75(2):94-109 [Buscar en Google Scholar]
- Caldarella A, Crocetti E, Comin CE, Janni A, Lopes Pegna A, Paci E. Gender differences in non-small cell lung cancer: A population-based study. Eur J Surg Oncol. 2007;33(6):763-8 [Buscar en Google Scholar]
- Li WWL, Visser O, Ubbink DT, Klomp HM, Kloek JJ, De Mol BA. The influence of provider characteristics on resection rates and survival in patients with localized non-small cell lung cancer. Lung Cancer. 2009;60(3):441-51 [Buscar en Google Scholar]
- Ko JC, Wang LH, Jhan JY, Ciou SC, Hong JH, Lin ST, et al. The role of celecoxib in Rad51 expression and cell survival affected by gefitinib in human non-small cell lung cancer cells. Lung Cancer. 2009;65(3):290-8 [Buscar en Google Scholar]
- Guldhammer Skov B, Fischer BM, Pappot H. Oestrogen receptor β over expression in males with non-small cell lung cancer is associated with better survival. Lung Cancer. 2008;59(1):88-94 [Buscar en Google Scholar]
- Itaya T, Yamaoto N, Ando M, Ebisawa M, Nakamura Y, Murakimi H, et al. Influence of histological type, smoking history and chemotherapy on survival after first-line therapy in patients with advanced non-small cell lung cancer. Cancer Sci. 2007;98(2):226-30 [Buscar en Google Scholar]
- Ma Z, Dong A, Fan J, Chen H. Does sleeve lobectomy concomitant with or without pulmonary artery reconstruction (double sleeve) have favorable results for non-small cell lung cancer compared with pneumonectomy? A meta-analysis. Eur J Cardiothorac Surg. 2007;32(1):20-28 [Buscar en Google Scholar]
- Van der Pijl LL, Birim Ö, Van Gameren M, Kappetein AP, Maat AP, Steyerberg EW, et al. Validation of a prognostic model to predict survival after non-small-cell lung cancer surgery. Eur J Cardiothorac Surg. 2010;38(5):615-9 [Buscar en Google Scholar]
- Zhang Z, Xu F, Wang S, Li N, Wang C. Influence of smoking on histologic type and the efficacy of adjuvant chemotherapy in resected non-small cell lung cancer. Lung Cancer. 2008;60(3):434-40 [Buscar en Google Scholar]
- Huang B, Carloss H, Wyatt SW, Riley E. Hormone replacement therapy and survival in lung cancer in postmenopausal women in rural population. Cancer. 2009;115(18):4167-75 [Buscar en Google Scholar]
- Bria E, Gralla RJ, Raftopoulos H, Cuppone F, Milella M, Sperduti I, et al. Magnitude of benefit of adjuvant chemotherapy for non-small cell lung cancer: Meta-analysis of randomized clinical trials. Lung Cancer. 2009;63(1):50-7 [Buscar en Google Scholar]
- Schreiber D, Rineer J, Weedon J, Vongtama D, Wortham A, Kim A, et al. Survival outcomes with the use of surgery in limited-stage small cell lung cancer: should its role be re-evaluated?. Cancer. 2010;116(5):1350-7 [Buscar en Google Scholar]
- Romero Díaz CA, Barrera Ortega JC, Mederos Cueruelo ON, Valdés Jiménez JM, Cantero Ronquillo A. Carcinoma abscedado del pulmón: estudio prospectivo. Rev Cubana Cir [Revista en Internet]. 2005 [citado 28 May 2010];44(4):[aprox. 7p]. Disponible en: http://www.bvs.sld.cu/revistas/cir/vol44_4_05/cir05405.htm [Buscar en Google Scholar]
- Cotran RS, Kumar V, Collins T. Patología estructural y funcional. 6ta ed. Madrid : Mc Graw-Hill Interamericana; 2000 [Buscar en Google Scholar]
- Wagner KJ. Surgical management of non-small cell lung cancer. Seminars in Oncology Nursing. 2008;24(1):41-8 [Buscar en Google Scholar]
- Yamashita S, Chujo M, Kawano Y, Miyawaki M, Tokuishi K, Anami K, et al. Clinical impact of segmentectomy compared with lobectomy under complete video-assisted thoracic surgery in the treatment of stage I non-small cell lung cancer. J Surg Res. 2011;161(1):46-51 [Buscar en Google Scholar]
- Chang JW, Asamura H, Kawachi R, Watanabe S. Gender difference in survival of resected non–small cell lung cancer: Histology-related phenomenon?. J Thorac Cardiovasc Surg. 2009;137(4):807-12 [Buscar en Google Scholar]
- Oliaro A, Filosso PL, Cavallo A, Giobbe R, Mossetti C, Lyberis P, et al. The significance of intrapulmonary metastasis in non-small cell lung cancer: upstaging or downstaging? A re-appraisal for the next TNM staging system. Eur J Cardiothorac Surg. 2008;34(2):438-443 [Buscar en Google Scholar]
- Cho S, Lee EB. A follow-up of integrated positron emission tomography/computed tomography after curative resection of non–small cell lung cancer in asymptomatic patients. J Thorac Cardiovasc Surg. 2009;139(6):1447-51 [Buscar en Google Scholar]
- Koto M, Takai Y, Ogawa Y, Matsushita H, Takeda K, Takahashi C, et al. A phase II study on stereotactic body radiotherapy for stage I non-small cell lung cancer. Radiother Oncol. 2007;85(3):429-34 [Buscar en Google Scholar]
- Ornish D, Lin J, Daubenmier J, Weidner G, Epel E, Kemp C, et al. Increased telomerase activity and comprehensive lifestyle changes: a pilot study. Lancet Oncol. 2008;9(11):1048-57 [Buscar en Google Scholar]
- Ruffato A, Mattioli S, Pileri S, Daddi N, D Ovidio F, Pilotti V, et al. Do bone marrow isolated tumor cells influence long-term survival of non-small cell lung cancer?. Eur J Cardiothorac Surg. 2009;35(3):463-8 [Buscar en Google Scholar]
- Fan J, Wang L, Jiang GN, He WX, Ding JA. The role of survivin on overall survival of non-small cell lung cancer, a meta-analysis of published literatures. Lung Cancer. 2008;61(1):91-96 [Buscar en Google Scholar]
- Pfannschmidt J, Muley T, Bulzebruck H, Hoffmann H, Dienemann H. Prognostic assessment after surgical resection for non-small cell lung cancer: Experiences in 2083 patients. Lung Cancer. 2007;55(3):371-7 [Buscar en Google Scholar]
- Shapiro M, Weiser TS, Wisnivesky JP, Chin C, Arustamyan M, Swanson SJ. Thoracoscopic segmentectomy compares favorably with thoracoscopic lobectomy for patients with small stage I lung cancer. J Thorac Cardiovasc Surg. 2009;137(6):1388-1393 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129