Guías de Prácticas Clínicas
Guía de práctica clínica para el tratamiento de la pericarditis aguda
Clinical Practice Guideline for the Treatment of Percarditis
Cómo citar este artículo:
Copyright: Esta revista provee acceso libre inmediato a su contenido bajo el principio de que hacer disponible gratuitamente investigación al publico apoya a un mayor intercambio de conocimiento global. Esto significa que se permite la copia y distribución de sus contenidos científicos por cualquier medio siempre que mantenga el reconocimiento de sus autores, no haga uso comercial de las obras y no se realicen modificaciones de ellas.

Recibido: 2019-01-04 09:28:13
Aprobado: 2019-10-15 10:06:11
Correspondencia: René Mick Cabrera Núñez. Hospital General Universitario. Dr. Gustavo Aldereguía Lima. Cienfuegos. diegorenemick@gmail.com
RESUMEN
Palabras clave: pericarditis; terapéutica; guías de práctica clínica como asunto
ABSTRACT
Key words: pericarditis; therapeutics; practice guidelines as topic
PREÁMBULO
Las guías de práctica clínica (GPC) tienen como objetivo reunir y evaluar toda la evidencia relevante disponible sobre un tema particular, para ayudar a los médicos a seleccionar la mejor estrategia de tratamiento posible para un paciente en particular, que sufre una enfermedad determinada, no solo teniendo en cuenta el resultado final, sino también sopesando los riesgos y los beneficios de un procedimiento diagnóstico o terapéutico concreto. Las GPC y sus recomendaciones deben ayudar a los profesionales de la salud en la toma de decisiones clínicas en su ejercicio diario. No obstante, la decisión final sobre el tratamiento a un paciente en concreto la debe tomar el médico responsable de su cuidado, en consulta con el propio paciente, o cuando proceda, con la persona responsable de sus cuidados.
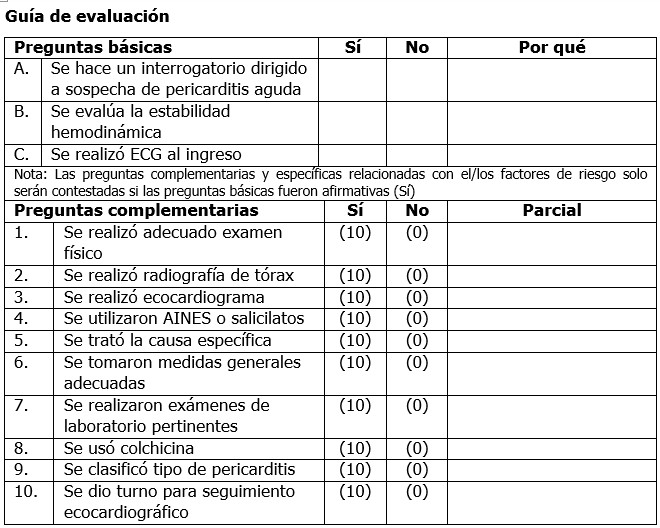
Por tales razones ha sido actualizada recientemente la guía de práctica clínica para el tratamiento de la pericarditis aguda, la cual fue revisada y avalada por los especialistas del Servicio de Cardiología del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos (HGAL). En ella se define la pericarditis aguda, como un síndrome originado por la inflamación del pericardio por diversas etiologías. Se describen en este documento los agentes etiológicos conocidos de la entidad, se hace su presentación clínica, se comentan los diferentes métodos diagnósticos y se precisa la conducta a seguir ante este padecimiento. Concluye esta valiosa herramienta con una guía de evaluación, enfocada en los aspectos más importantes que se deben cumplir.
Para el planteamiento de las sugerencias, se han tenido en cuenta los grados de recomendaciones y niveles de evidencia, de forma similar a las diferentes GPC internacionales que han sido consultadas.(1)
- Grados de recomendación
Clase I: Evidencia y/o acuerdo general de que un determinado procedimiento diagnóstico/tratamiento es beneficioso, útil y efectivo.
Clase II: Evidencia conflictiva y/o divergencia de opinión acerca de la utilidad/eficacia del tratamiento.
- Clase IIa: El peso de la evidencia/opinión está a favor de la utilidad/eficacia.
- Clase IIb: La utilidad/eficacia está menos establecida por la evidencia/opinión.
Clase III: Evidencia o acuerdo general de que el tratamiento no es útil/efectivo y en algunos
casos puede ser perjudicial.
- Niveles de evidencia
Nivel de evidencia A: Datos procedentes de múltiples ensayos clínicos aleatorizados o meta análisis.
Nivel de evidencia B: Datos procedentes de un único ensayo clínico aleatorizado o de grandes estudios no aleatorizados.
Nivel de evidencia C: Consenso de opinión de expertos y/o pequeños estudios, práctica convencional.
La finalidad de esta GPC es actualizar las recomendaciones acerca del manejo óptimo de la pericarditis aguda en la atención hospitalaria especializada, siendo su objetivo principal optimizar el proceso de diagnóstico y tratamiento de este padecimiento. Los principales usuarios de esta guía son los médicos de la atención hospitalaria, pertenecientes a las unidades que asisten al paciente con pericarditis aguda, los cardiólogos, especialistas en medicina interna e intensivistas. Sobre el tema en cuestión la última publicación que se realizó en nuestro centro data del año 2009, por lo que consideramos necesario y oportuno diez años después, actualizar los diferentes aspectos relacionados con el tratamiento de esta enfermedad.
DESARROLLO
¿Qué hay de nuevo en las enfermedades del pericardio?
Las enfermedades pericárdicas son relativamente frecuentes en la práctica clínica y se han publicado datos nuevos desde la aparición de la Guía de la European Society of Cardiology (ESC) (por sus siglas en inglés) 2004 sobre enfermedades pericárdicas.(2) Se han propuesto estrategias diagnósticas novedosas para la clasificación inicial de pacientes con pericarditis y derrame pericárdico y para la selección de pacientes de alto riesgo que deben ser ingresados, así como el momento y el tipo de pruebas adicionales que deben realizarse.(3) También se han propuesto criterios diagnósticos específicos para la pericarditis recurrente y aguda en la práctica clínica.(4-6)
La imagen multimodal para las enfermedades pericárdicas se ha convertido en un enfoque esencial en la evaluación diagnóstica global actual. Tanto la American Society of Echocardiography como la European Association of Cardiovascular Imaging han publicado recientemente documentos de recomendaciones.(4,7)
Aunque la etiología y la fisiopatología de las enfermedades pericárdicas siguen sin estar bien caracterizadas, los datos más recientes apuntan a una patogenia inmunomediada de las recurrencias. Asimismo, se han documentado formas nuevas relacionadas con enfermedades autoinflamatorias, sobre todo en pacientes en edad pediátrica.(8) Se encuentran disponibles los primeros resultados epidemiológicos.(9) La edad y los aspectos relacionados con el sexo, incluidas las recomendaciones específicas durante la gestación, ahora son más evidentes y claros.(10-13) Se han producido avances importantes en el tratamiento con los primeros estudios clínicos multicéntricos aleatorizados.(5,6)
Se ha demostrado que la colchicina es un fármaco de primera elección que debe añadirse a los tratamientos antiinflamatorios convencionales para los pacientes con un primer episodio de pericarditis o recurrencias para mejorar la respuesta al tratamiento, aumentar las tasas de remisión y reducir las recurrencias.(5,6) Se han propuesto dosis terapéuticas específicas sin dosis de carga, así como dosis ajustadas por el peso, para mejorar el cumplimiento del paciente.(5,6)
Se encuentran disponibles opciones terapéuticas nuevas para la pericarditis recurrente refractaria, como tratamientos inmunosupresores alternativos (por ejemplo: azatioprina), inmunoglobulinas intravenosas (IGIV) y antagonistas de la interleucina (IL) 1 (por ejemplo: anakinra).(11,14-16)
Se ha demostrado que la pericardiectomía es una posible alternativa valiosa a los tratamientos médicos adicionales para pacientes con pericarditis recurrente refractaria.(17) Los primeros estudios retrospectivos y prospectivos a gran escala (> 100 pacientes) han investigado el pronóstico y el riesgo de complicaciones en pacientes con pericarditis recurrente y aguda.(18,19)
Las técnicas de imagen para la detección de la inflamación pericárdica (por ejemplo: la resonancia magnética cardiaca [RMC]) pueden identificar formas iniciales de pericarditis constrictiva reversible, lo que permite probar un tratamiento médico antiinflamatorio que puede reducir la necesidad de cirugía.(4,20)
En conclusión, hay un gran número de resultados nuevos desde 2004. No obstante, en el área de las enfermedades pericárdicas, hay pocos estudios clínicos controlados y aleatorizados. Por lo tanto, el número de indicaciones de Clase I Nivel A es pequeño.
Definición
La pericarditis aguda (PA) es un síndrome plurietiológico integrado en su forma completa por dolor torácico, roce pericárdico y anomalías electrocardiográficas seriadas. Eventualmente se acompaña de derrame pericárdico.(21)
Clasificación de síndromes pericárdicos(22)
1. Pericarditis (aguda, subaguda, crónica y recurrente).
2. Derrame pericárdico.
3. Taponamiento cardiaco.
4. Pericarditis constrictiva.
5. Masas pericárdicas.
Etiología(23)
1. Idiopática (incidencia estimada de 85-90 %).
2. Infecciosa:
- Viral: Enterovirus (coxackievirus, ecovirus), herpesvirus (virus de Epstein Barr, citomegalovirus, herpesvirus humano-6), adenovirus, Parvovirus B-19.
- Bacterianas: Mycobacterium tuberculosis (frecuente, otras bacterias son raras), Coxiella burnetii, Borrelia burgdorferi; raramente Pneumococcus spp, Meningococcus spp, Gonococcus spp, Streptococcus spp, Staphylococcus spp, Haemophilus spp, Chlamydia spp, Mycoplasma spp, Legionella spp, Leptospira spp, Listeria spp, Providencia stuartii.
- Micóticas (muy raras): Histoplasma spp (más frecuente en pacientes inmunocompetentes), Aspergillus spp, Blastomyces spp, Candida spp (más frecuente en pacientes inmunodeprimidos).
- Parasitarias (muy raras): Echinococcus spp, Toxoplasma spp.
3. No infecciosa.
- Autoinmunitaria (frecuente): Enfermedades sistémicas autoinmunitarias y autoinflamatorias (lupus eritematoso sistémico, síndrome de Sjögren, artritis reumatoide, esclerodermia), vasculitis sistémica (granulomatosis eosinofílica con poliangitis o granulomatosis alérgica, antes conocida como síndrome de Churg-Strauss, enfermedad de Horton, enfermedad de Takayasu, síndrome de Behçet), sarcoidosis, fiebre mediterránea familiar, enfermedades inflamatorias intestinales, enfermedad de Still.
- Neoplásica: Tumores primarios (infrecuentes, el principal es el mesotelioma pericárdico). Tumores secundarios metastásicos (frecuentes, sobre todo cáncer de pulmón y mama, linfoma)
- Metabólica: Uremia, mixedema, anorexia nerviosa, otras formas raras.
- Traumática e iatrogénica:
- Inicio precoz (infrecuente):
- Daño directo (herida torácica penetrante, perforación esofágica)
- Daño indirecto (herida torácica no penetrante, daño por radiación)
- Inicio tardío: síndromes de daño pericárdico (frecuentes) como el síndrome tras infarto agudo de miocardio (IAM), síndrome tras pericardiotomía, síndrome postraumático, incluido el traumatismo iatrogénico (por ejemplo: intervención coronaria percutánea, implante de marcapasos y ablación con radiofrecuencia)
- Inducida por fármacos (infrecuente): Lupus inducido por fármacos (procainamida, hidralazina, metildopa, isoniazida, fenitoína); fármacos antineoplásicos (a menudo asociados a cardiomiopatía, pueden causar una pericardiopatía): doxorubicina, daunorubicina, pericarditis por hipersensibilidad con eosinofilia; amiodarona, metisergida, mesalazina, clozapina, minoxidil, dantroleno, practolol, fenilbutazona, tiacidas, estreptomicina, tiouracilos, estreptoquinasa, ácido p-aminosalicílico, sulfamidas, ciclosporina, bromocriptina, algunas vacunas, fármacos anti-TNF.
Diagnóstico(21-27)
A- Anamnesis
a)- Periodo prodrómico:
Puede recogerse antecedente de enfermedad vírica. Fiebre, mal estado general y mialgia son comunes, pero en los pacientes ancianos puede no aparecer la fiebre.
b)- Síntomas principales.
Variable según la causa subyacente. Generalmente existe dolor retroesternal o localizado en el hemitórax izquierdo en la zona precordial (con irradiación hacia el borde del trapecio); su calidad y localización pueden variar; puede ser de características pleuríticas o simular una isquemia y variar con la postura, además, sensación de falta de aire. Se puede irradiar también al borde del músculo trapecio y cuello, pero puede ser epigástrico (simulando un abdomen agudo) o ser sordo, opresivo e irradiar al miembro superior izquierdo y simular un IAM. El dolor aumenta en decúbito supino, con la inspiración, la tos o la deglución y disminuye en la posición de sentado e inclinado hacia delante. Puede percibirse con el latido cardíaco. Pueden existir otras manifestaciones relacionadas con derrame pericárdico o en dependencia de la enfermedad de base (disnea, tos, expectoración, ronquera, fiebre, escalofríos, debilidad, pérdida de peso, etc.).(21-24)
B- Examen físico
El dato físico patognomónico de la PA es el roce pericárdico y puede ser transitorio, monofásico, bifásico o trifásico. Es de tono elevado, rasposo, áspero (como el ruido de una montura nueva bajo el peso del jinete). Puede auscultarse incluso en presencia de derrame. Se describen tres componentes clásicos (presentes todos en el 50 % de los casos): un componente presistólico (relacionado con la sístole auricular y presente en el 70 % de los casos), un componente sistólico (relacionado con la sístole ventricular y que se ausculta casi siempre) y un componente diastólico (relacionado con el llenado rápido, el más inconstante). El roce pericárdico es un ruido a menudo evanescente, varía de una exploración a otra. Se le ausculta mejor con el diafragma del estetoscopio firmemente apoyado a la piel, en el borde esternal izquierdo bajo, en inspiración o espiración completas, con el paciente inclinado hacia delante o acostado con los brazos por encima de la cabeza en inspiración o espiración retenidas. En general, la frecuencia cardíaca es rápida y regular.(25-27)
C- Exámenes complementarios(1,3,9, 28-30)
a)- Electrocardiograma (ECG). Clase I Nivel C.
Los ECG seriados son muy útiles para confirmar el diagnóstico de PA. Los cambios electrocardiográficos están presentes en el 90 % de los casos desde pocas horas a días luego del inicio del dolor. Se describen clásicamente (según Spodick) cuatro estadios de anomalías del segmento ST y la onda T (presentes todos en el 50 % de los casos):
- Supradesnivel del segmento ST de concavidad superior en varias derivaciones (todas excepto a VR y V1).
- Regreso varios días después del segmento (ST) a la línea isoeléctrica y aplanamiento de la onda T (generalmente en el IAM las ondas T se invierten antes del descenso del ST).
- Inversión de la onda T en la mayoría de las derivaciones (no asociado a disminución del voltaje de la onda R ni a la aparición de ondas Q como en el IAM).
- Regresión de los cambios de la onda T a la normalidad.
Existen variaciones de este patrón clásico hasta en un 50 % de los casos pudiendo documentarse:
- Depresiones aisladas de parte del trazado del ECG entre la onda P y el inicio del QRS (segmento PR) del electrocardiograma y que representa la conducción auriculoventricular.
- Falta de uno o más de los estadios descritos.
- Salto del estadio 1 al 4.
- Persistencia de la inversión de la onda T.
- Cambios de ST-T en solo unas cuantas derivaciones.
- Inversión notable de la onda T antes del descenso del segmento ST.
- Ausencia de cambios del ECG.
Se ha observado descenso del PR hasta en un 80 % de los casos. La taquicardia sinusal es común y otras arritmias auriculares son muy poco frecuentes.
b)- Otros complementarios de interés:
- Radiografía de tórax: es de escaso valor en la PA no complicada. Puede mostrar signos de derrame pericárdico o enfermedad causal (tuberculosis, neoplasia). En el 25 % de los casos hay derrame pleural más frecuentemente izquierdo (a diferencia de la insuficiencia cardíaca congestiva). Clase I Nivel C.
- Ecocardiograma-Doppler: la ecocardiografía aporta datos esenciales para la detección del derrame y la afección concomitante del corazón o los órganos paracardíacos. Clase I Nivel C.
- Gammagramas con pirofosfato de tecnecio y con galio: se desconoce su grado de sensibilidad y especificidad.
- Indicadores inespecíficos de inflamación: leucocitosis y eritrosedimentación acelerada, PCR (proteína C reactiva) aumentada. Clase I Nivel C.
- Troponinas T e I: pueden elevarse y denotan perimiocarditis. Clase I Nivel C.
- Mioglobina y el factor de necrosis tumoral: pueden estar elevados.
- Puede haber elevación de la creatincinasa fracción MB (CK-MB). Clase I Nivel C.
- Otros estudios para orientar etiología: cultivos virales, títulos de anticuerpos antivíricos, anticuerpos heterófilos para mononucleosis infecciosa, prueba de Mantoux, pruebas serológicas para hongos, título de antiestreptolisina O (TASO), aglutininas en frío (Micoplasma), títulos de anticuerpos inmunofluorescentes para toxoplasma, hormona tiroestimulante (TSH), T3, T4 (hipotiroidismo), nitrógeno ureico en sangre (BUN) y creatinina (uremia) y anticuerpos antinucleares (conectivopatías). Clase IIa Nivel C.
- Estudio del líquido pericárdico obtenido por pericardiocentesis: solo si sospecha de pericarditis purulenta o taponamiento cardíaco (terapéutico). Clase I Nivel C.
- Biopsia pericárdica: es la prueba diagnóstica definitiva por excelencia. Clase IIb Nivel C.
- Tomografía axial computarizada en casos de sospecha de derrame pericárdico loculado, engrosamiento pericárdico y masas. Clase IIa Nivel C.
- Resonancia magnética nuclear: la fijación de anticuerpos antimiosina marcados con 111In (Indio 111) y los cambios estructurales visibles en la resonancia magnética (RM) son datos de sospecha de afección miocárdica concomitante. Clase I Nivel C.
- Estudio hemodinámico en los casos que lo requieran. Clase I Nivel C.
- Pericardioscopia.
Conducta ante una pericarditis aguda
A- Tratamiento(6,11,15-18,31-39)
La hospitalización es recomendable para casi todos los pacientes para realizar un diagnóstico etiológico, excluir IAM asociado o proceso piógeno y para vigilar la posibilidad de taponamiento cardíaco. Además, el ingreso hospitalario permite valorar el efecto del tratamiento. Clase I Nivel B.
1. Específico: tratamiento de la causa de ser conocida y tratable.
2. Inespecífico:
a) Restringir la actividad física más allá de la vida sedentaria ordinaria hasta que se resuelvan los síntomas y se normalice la PCR. Clase IIa Nivel C.
b) Alivio del dolor. El ácido acetilsalicílico (AAS) o los AINE son la base del tratamiento de la pericarditis aguda.(16,31) Clase I Nivel A.
• Ácido acetilsalicílico (AAS) 750-1,000 mg cada 8 h 1-2 semanas.
• Ibuprofeno: se prefiere, porque tiene menos efectos secundarios, por su efecto favorable sobre las arterias coronarias y por el mayor rango de dosis, 600 mg cada 8 h 1-2 semanas. Se debe utilizar protección gástrica. Clase I Nivel A.
c) Colchicina: se ha demostrado que la colchicina es un fármaco de primera elección que debe añadirse a los tratamientos antiinflamatorios convencionales para los pacientes con un primer episodio de pericarditis o recurrencias para mejorar la respuesta al tratamiento, aumentar las tasas de remisión y reducir las recurrencias. Se han propuesto dosis terapéuticas específicas sin dosis de carga, así como dosis ajustadas por el peso, para mejorar el cumplimiento del paciente. Es bien tolerada y tiene menos efectos secundarios que los AINE, 0,5 mg una sola vez (< 70 kg) o 0,5 mg dos veces al día (> 70 kg) durante 3 meses.(6,11,31-32) Clase I Nivel A.
d) Esteroides: los corticoides deben considerarse como segunda opción para pacientes con contraindicaciones y falta de respuesta a AAS o AINE debido al riesgo de favorecer la evolución crónica de la enfermedad y la dependencia farmacológica; en este caso, deben usarse con colchicina. Si se usan, se debe recomendar dosis de bajas a moderadas (prednisona 0,2-0,5 mg/kg/día o equivalente) en lugar de dosis altas (prednisona 1,0 mg/kg/día o equivalente). La dosis inicial debe mantenerse hasta la resolución de los síntomas y la normalización de la PCR, momento a partir del cual se puede considerar la retirada progresiva. Clase IIa Nivel C.
Si tiene un curso favorable, se disminuye la dosis de los AINE a los 5-7 días. Clase I Nivel B. Para hacer posible la reducción escalonada de los corticoides, el ibuprofeno y la colchicina deben iniciarse precozmente.(15,16)
e). Pericardiocentesis:
Es un procedimiento que salva vidas en el caso de que nos encontremos en el contexto de un taponamiento cardíaco (Clase I Nivel C) y está indicado en presencia de:
- Derrames > 20 mm en el ecocardiograma (medidos en la diástole), pero también en derrames más pequeños en los que se requiera un diagnóstico etiológico (análisis del líquido y del tejido pericárdico, pericardioscopia y biopsia pericárdica y epicárdica). La disección de la aorta es una contraindicación absoluta. Entre las contraindicaciones relativas se incluyen la presencia de coagulopatía no corregida, anticoagulación, trombocitopenia < 50.000/Ul, derrames pequeños, loculados o de localización posterior. En el hemopericardio traumático y en la pericarditis purulenta es preferible realizar un drenaje quirúrgico.
La pericardiocentesis guiada por fluoroscopia se realiza en el laboratorio de hemodinámica con monitorización electrocardiográfica, también puede ser guiada por ecocardiografía. La monitorización electrocardiográfica directa con aguja no ofrece una protección adecuada. La monitorización hemodinámica mediante cateterismo derecho se puede realizar simultáneamente, lo cual permite descartar la presencia de constricción. Se debe realizar el seguimiento de los pacientes que se han recuperado, ya que hay riesgo de recurrencias o de aparición de constricción.(1,18,20,33-34)
f). Antimicrobianos: solo si existe pericarditis purulenta demostrada.
g). Anticoagulantes: contraindicados. Si son imprescindibles, por ejemplo, en pacientes con prótesis valvulares mecánicas, se recomienda usar heparina cuya acción es fácilmente reversible con protamina además de exámenes clínicos y ecocardiográficos frecuentes.
h). Cirugía: pericardiotomía, ventana pleuropericárdica (excepcional en la PA no complicada).(36-39) Clase I Nivel C.
Conflicto de intereses: los autores declaran la no existencia de conflictos de intereses relacionados con el estudio.
Contribución de los autores:
Idea conceptual: René Mick Cabrera Núñez, Lázaro de la Cruz Avilés.
Análisis estadístico: Lázaro de la Cruz Avilés.
Revisión de la literatura: René Mick Cabrera Núñez, Lázaro de la Cruz Avilés.
Escritura del artículo: René Mick Cabrera Núñez.
Revisión crítica del artículo: Lázaro de la Cruz Avilés.
Financiación: Hospital General Universitario. Dr. Gustavo Aldereguía Lima. Cienfuegos.
REFERENCIAS BIBLIOGRÁFICAS
- Jorrín FR, de la Cruz L, Vega R, Riverón F. Guía de práctica clínica para el tratamiento de la pericarditis aguda. Medisur [revista en Internet]. 2009 [citado 26 May 2019];7(1):[aprox. 6p]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/715 [Buscar en Google Scholar]
- Maisch B, Seferovic PM, Ristic AD, Erbel R, Rienmuller R, Adler Y, et al. Guidelines on the diagnosis and management of pericardial diseases executive summary. Eur Heart J. 2004;25(7):587-610 [Buscar en Google Scholar]
- Imazio M, Gaita F. Diagnosis and treatment of pericarditis. Heart. 2015;101(14):1159-68 [Buscar en Google Scholar]
- Klein AL, Abbara S, Agler DA, Appleton CP, Asher CR, Hoit B, et al. American Society of Echocardiography clinical recommendations for multimodality cardiovascular imaging of patients with pericardial disease: endorsed by the Society for Cardiovascular Magnetic Resonance and Society of Cardiovascular Computed Tomography. J Am Soc Echocardiogr. 2013;26(9):965-1012 [Buscar en Google Scholar]
- Imazio M, Brucato A, Cemin R, Ferrua S, Maggiolini S, Beqaraj F, et al. A randomized trial of colchicine for acute pericarditis. N Engl J Med. 2013;369(16):1522-8 [Buscar en Google Scholar]
- Imazio M, Belli R, Brucato A, Cemin R, Ferrua S, Beqaraj F, et al. Efficacy and safety of colchicine for treatment of multiple recurrences of pericarditis (CORP-2): a multicentre, double-blind, placebo-controlled, randomised trial. Lancet. 2014;383(9936):2232-7 [Buscar en Google Scholar]
- Cosyns B, Plein S, Nihoyanopoulos P, Smiseth O, Achenbach S, Andrade MJ, et al. European Association of Cardiovascular Imaging (EACVI) position paper: multimodality imaging in pericardial disease. Eur Heart J Cardiovasc Imaging. 2015;16(1):12-31 [Buscar en Google Scholar]
- Imazio M, Spodick DH, Brucato A, Trinchero R, Adler Y. Controversial issues in the management of pericardial diseases. Circulation. 2010;121(7):916-28 [Buscar en Google Scholar]
- Kytö V, Sipilä J, Rautava P. Clinical profile and influences on outcomes in patients hospitalized for acute pericarditis. Circulation. 2014;130(18):1601-6 [Buscar en Google Scholar]
- Shakti D, Hehn R, Gauvreau K, Sundel RP, Newburger JW. Idiopathic pericarditis and pericardial effusion in children: contemporary epidemiology and management. J Am Heart Assoc. 2014;3(6):e001483 [Buscar en Google Scholar]
- Finetti M, Insalaco A, Cantarini L, Meini A, Breda L, Alessio M, et al. Long term efficacy of interleukin-1 receptor antagonist (anakinra) in corticosteroid dependent and colchicine-resistant recurrent pericarditis. J Pediatr. 2014;164(6):1425-31 [Buscar en Google Scholar]
- Brucato A, Imazio M, Curri S, Palmieri G, Trinchero R. Medical treatment of pericarditis during pregnancy. Int J Cardiol. 2010;144(3):413-4 [Buscar en Google Scholar]
- Imazio M, Brucato A. Management of pericarditis in women. Womens Health. (Lond). 2012;8(3):341-8 [Buscar en Google Scholar]
- Imazio M, Lazaros G, Picardi E, Vasileiou P, Carraro M, Tousoulis D, et al. Intravenous human immunoglobulin for refractory recurrent pericarditis: A systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016;17(4):263-9 [Buscar en Google Scholar]
- Lazaros G, Vasileiou P, Koutsianas C, Antonatou K, Stefanadis C, Pectasides D, et al. Anakinra for the management of resistant idiopathic recurrent pericarditis. Initial experience in 10 adult cases. Ann Rheum Dis. 2014;73(12):2215-7 [Buscar en Google Scholar]
- Lazaros G, Imazio M, Brucato A, Vassilopoulos D, Vasileiou P, Gattorno M, et al. Anakinra: an emerging option for refractory idiopathic recurrent pericarditis: a systematic review of publish evidence. J Cardiovasc Med (Hagerstown). 2016;17(4):256-62 [Buscar en Google Scholar]
- Khandaker MH, Schaff HV, Greason KL, Anavekar NS, Espinosa RE, Hayes SN, et al. Pericardiectomy vs medical management in patients with relapsing pericarditis. Mayo Clin Proc. 2012;87(11):1062-70 [Buscar en Google Scholar]
- Imazio M, Lazaros G, Picardi E, Vasileiou P, Orlando F, Carraro M, et al. Incidence and prognostic significance of new onset atrial fibrillation/flutter in acute pericarditis. Heart. 2015;101(18):1463-7 [Buscar en Google Scholar]
- Imazio M, Brucato A, Barbieri A, Ferroni F, Maestroni S, Ligabue G, et al. Good prognosis for pericarditis with and without myocardial involvement: results from a multicenter, prospective cohort study. Circulation. 2013;128(1):42-9 [Buscar en Google Scholar]
- Alraies MC, AlJaroudi W, Yarmohammadi H, Yingchoncharoen T, Schuster A, Senapati A, et al. Usefulness of cardiac magnetic resonance-guided management in patients with recurrent pericarditis. Am J Cardiol. 2015;115(4):542-7 [Buscar en Google Scholar]
- Kytö V, Matti M. Acute pericarditis. Duodecim. 2017;133(4):391-6 [Buscar en Google Scholar]
- Ben M, Krähenbühl J, Rey F, Genné D. Acute pericarditis. Rev Med Suisse. 2015;11(489):1835-8 [Buscar en Google Scholar]
- Adler Y, Charron P, Imazio M, Badano L, Barón G, Bogaert J, et al. Guía ESC 2015 sobre el diagnóstico y tratamiento de las enfermedades del pericardio. Rev Esp Cardiol [revista en Internet]. 2015 [citado 12 Feb 2019];68(12):[aprox. 20p]. Disponible en: https://www.revespcardiol.org/es-articulo-especial-guia-esc-2015-articulo-S0300893215005916 [Buscar en Google Scholar]
- LeWinter MM, Hopkins WE. Pericardial diseases. En: Mann DL, Zipes DP, Libby P, Bonow RO, Braunwald E. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 10th. ed. Philadelphia: Elsevier Saunders; 2015: p. 290-450 [Buscar en Google Scholar]
- Kloos JA. Characteristics, Complications, and Treatment of Acute Pericarditis. Crit Care Nurs Clin North Am.. 2015;27(4):483-97 [Buscar en Google Scholar]
- Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015;314(14):1498-506 [Buscar en Google Scholar]
- Tonini M, Melo DT, Fernandes F. Pericardite aguda. Rev Assoc Med Bras. 2015;61(2):184-90 [Buscar en Google Scholar]
- Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: A systematic review. JAMA. 2015;315(15):1498-506 [Buscar en Google Scholar]
- LeWinter MM. Clinical practice. Acute pericarditis. N Engl J Med. 2014;371(25):2410-6 [Buscar en Google Scholar]
- Imazio M. Pericarditis with troponin elevation: is it true pericarditis and a reason for concern?. J Cardiovasc Med (Hagerstown). 2014;15(1):73-7 [Buscar en Google Scholar]
- Alabed S, Cabello JB, Irving GJ, Qintar M, Burls A. Colchicine for pericarditis. Cochrane Database Syst Rev. 2014;28(8):CD010652 [Buscar en Google Scholar]
- Brucato A, Imazio M, Gattorno M, Lazaros G, Maestroni S, Carraro M, et al. Effect of Anakinra on Recurrent Pericarditis Among Patients with Colchicine Resistance and Corticosteroid Dependence. The AIRTRIP Randomized Clinical Trial. JAMA. 2016;316(18):1906-12 [Buscar en Google Scholar]
- Bhardwaj R, Berzingi C, Miller C, Hobbs G, Gharib W, Beto RJ, et al. Differential diagnosis of acute pericarditis from normal variant early repolarization and left ventricular hypertrophy with early repolarization: an electrocardiographic study. Am J Med Sci. 2013;345(1):28-32 [Buscar en Google Scholar]
- Imazio M, Brucato A, Belli R, Forno D, Ferro S, Trinchero R, et al. Colchicine for the prevention of pericarditis: what we know and what we do not know in 2014-systematic review and meta-analysis. J Cardiovasc Med (Hagerstown). 2014;15(12):840-6 [Buscar en Google Scholar]
- Imazio M, Brucato A, Spodick DH, Adler Y. Prognosis of myopericarditis as determined from previously published reports. J Cardiovasc Med (Hagerstown). 2014;15(12):835-9 [Buscar en Google Scholar]
- Alter P, Figiel JH, Rupp TP, Bachmann GF, Maisch B, Rominger MB, et al. MR, CT, and PET imaging in pericardial disease. Heart Fail Rev. 2013;18(3):289-306 [Buscar en Google Scholar]
- Gouriet F, Levy PY, Casalta JP, Zandotti C, Collart F, Lepidi H, et al. Etiology of pericarditis in a prospective cohort of 1162 cases. Am J Med Sci. 2015;128(7):784-8 [Buscar en Google Scholar]
- Imazio M. Idiopathic recurrent pericarditis as an immune-mediated disease: current insights into pathogenesis and emerging treatment options. Expert Rev Clin Immunol. 2014;10(11):1487-92 [Buscar en Google Scholar]
- Meurin P, Lelay S, Pierre B, Pereira H, Pavy B, Iliou MC, et al. Colchicine for postoperative pericardial effusion: a multicentre, double-blind, randomised controlled trial. Heart. 2015;101(21):1711-6 [Buscar en Google Scholar]
Enlaces refback
- No hay ningún enlace refback.
FINLAY EN: 








FINLAY CERTIFICADA POR:

Esta revista "no aplica" cargos por publicación en ninguna etapa del proceso editorial.
Dirección postal: Calle 51A y Avenida 5 de Septiembre Cienfuegos, Cuba Código postal: 55100.
http://www.revfinlay.sld.cu
Telefono: +53 43 516602. Telefax: +53 43 517733.
amgiraldoni@infomed.sld.cu
ISSN: 2221-2434
RNPS: 5129